Hérnias da Parede Abdominal

Por Dr. Nelson de Souza Liboni
Compartilhe:
DEFINIÇÃO
Hérnia significa ruptura e definida como uma protusão anormal de um órgão ou tecido por um defeito em suas paredes circundantes. Embora uma hérnia possa ocorrer em vários locais do corpo, são mais comuns na parede abdominal, em particular na região inguinal.
As hérnias da parede abdominal ocorrem apenas em locais onde a aponeurose e fáscia não são cobertas por músculo estriado: áreas inguinal, femoral, umbilical, linha alba, porção inferior da linha semilunar e locais de incisões anteriores.

O colo ou orifício de uma hérnia é localizado na camada musculoaponeurótica mais interna, enquanto o saco herniário é revestido por peritôneo e faz protusão no colo.
CLASSIFICAÇÃO
Redutível: quando é possível reposicionar o conteúdo da hérnia
entre a musculatura circundante.
Encarcerada/irredutível: quando não é possível reposicionar o
conteúdo da hérnia entre a musculatura circundante.
Estrangulada: quando há comprometimento do suprimento sanguíneo para seus conteúdos. É uma complicação grave.
Inguinais
-saida de protusão anormal de um órgão ou tecido por um defeito em suas paredes circundantes através de uma abertura congênita ou adquirida na região inguinal.
-classificação :
Local
inguinais, crurais,
-Indiretas
saem do anel inguinal interno, onde o cordão espermático e o ligamento redondo
saem do abdome
-Diretas
saem medialmente aos vasos epigástricos inferiores, dentro do trígono de Hesselbach
-Femorais – inferiores ao ligamento inguinal, saem pelo canal femoral
Etiologia
-Congênitas – falha no fechamento do processos vaginalis, que é uma invaginação do peritônio parietal que precede a migração dos testículos. Em homens, ocorre associada a uma falha no fechamento do anel inguinal interno.
-Adquiridas – enfraquecimento ou disrupção dos tecidos fibromusculares da parede abdominal, como pode ocorrer em doenças do tecido conjuntivo, lesão crônica de parede abdominal ou efeito de droga ou pos operatorias
Redutividaderedutiveis, encarcerdas e pos operatorias
Evolução simples e complicadas
Conteúdointestino delgado, grosso, bexiga etc
Classificação de Nyhus:

-Incidência
Proporção 3 homens / 1 mulher
Idade 1º ano 2x > homens indiretas , 2 e 3ª década diretas
É um problema comum, mas sua verdadeira incidência não é conhecida. Calcula-se que 5 % da população venha a desenvolver uma hérnia de parede abdominal. Cerca de 75% de todas as hérnias ocorrem na região inguinal e destas, dois terços são indiretas. Os homens são 25 vezes mais propensos e indireta é a mais comum, independente do sexo.
Embora as hérnias femorais sejam mais comuns em mulheres do que em homens, as inguinais continuam sendo as mais comuns nas mulheres.
As inguinais indiretas e as femorais acontecem mais do lado direito devido a demora a uma atrofia do processo vaginal após a descida mais lenta normal do testículo direito.
Estrangulamento é a complicação grave mais comum e ocorre em apenas 1 a 3 % das hérnias inguinais. A prevalência e a probabilidade de estrangulamento aumenta com a idade. No caso das hérnias femorais ocorre estrangulamento em cerca de 15-20%, por isso recomenda-se que todas as hérnias femorais sejam reparadas quando identificadas.
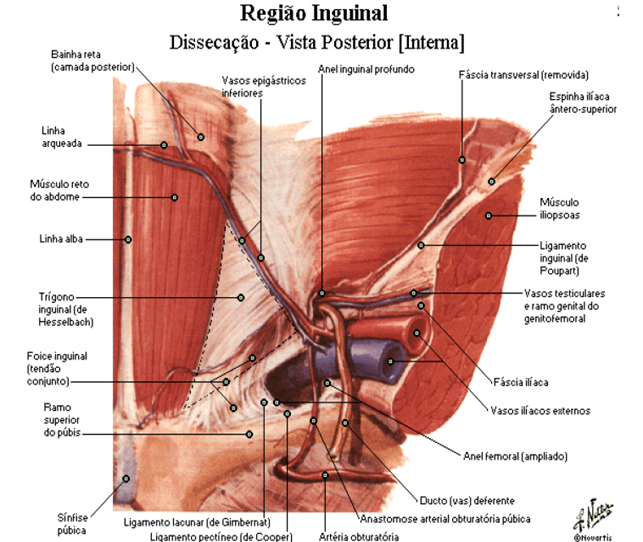
Anatomia do canal inguinal
É uma passagem oblíqua com cerca de 4cm de comprimento, segue em sentido inferomedial logo acima do ligamento inguinal. O principal conteúdo nos homens é o cordão espermático e, nas mulheres, o ligamento redondo. Ele tem uma abertura em cada extremidade e começa do anel inguinal profundo (interno) e se estende até o anel inguinal superficial (externo).
O triângulo de Hesselbach, também conhecido como trígono inguinal ou fossa inguinal medial, está localizado na porção inferior do abdome, os vasos epigástricos inferiores funcionam como sua borda superolateral, a margem lateral do músculo reto abdominal como margem medial e o ligamento inguinal (trato iliopúbico) como margem inferior. É de suma importância na diferenciação de hérnia inguinal direta e indireta. Podemos observar na imagem abaixo:

Figura : Face interna da parede abdome.
Utilização clínica
Existem zonas susceptíveis à hérnias na parede abdominal inferior, é possível delimitar uma região ainda maior – o orifício miopectíneo. Tendo sido descrito em 1956 por Fruchaud, o orifício miopectíneo abarca a margem superior do púbis (no ligamento pectíneo), a margem lateral do músculo reto, o músculo psoas e o arco transversal. O ligamento inguinal divide o orifício em duas regiões: suprainguinal, na qual emergem as estruturas do canal inguinal, sendo o sítio das hérnias diretas e indiretas; e infrainguinal, por onde passam o canal femoral e suas estruturas vasculonervosas, logo, representando também a região de ocorrência das hérnias femorais .
- FIGURA Orifício Miopectíneo. (Imagem traduzida pela autora e retirada do artigo de YANG, X. F. e LIU, J. L., 2016)

Esta divisão de Fruchaud possibilita tratamento simultâneo de três tipos de hérnia diferentes, a partir, por exemplo, da instalação de uma tela sintética sobre a fáscia transversal (região mais profunda da parede abdominal) em toda extensão do orifício.
Profundamente a pele da parede abdominal, atravessaremos a tela subcutânea, composta por três folhetos – o superficial areolar, o profundo e o intermediário – mais facilmente diferenciáveis em crianças. Após o último folheto (o profundo), é possível dissecar toda a região até a borda lateral do músculo reto abdominal e o ligamento inguinal. Assim, temos a exposição da aponeurose do músculo oblíquo externo que irá se inserir em três regiões diferentes, dividindo-se, portanto, em fascículos. O fascículo superior passa anteriormente ao músculo reto terminando na linha alba. Já o fascículo médio se insere no púbis em três pilares (superior, inferior e posterior ou ligamento reflexo), os quais delimitam o anel inguinal superficial. Por fim, o fascículo inferior se posiciona paralelo à prega inguinal, formando o ligamento inguinal, e se expande em leque na linha pectínea do púbis, onde dará origem ao ligamento lacunar.
Em seguida, teremos o músculo oblíquo interno com inserção variável na parede abdominal. Em alguns pacientes se insere no tubérculo e na linha pectínea do púbis, todavia, não é incomum uma inserção mais alta, deixando a região inguinal “descoberta” e mais suscetível a herniações. Esta área é denominada triângulo de Hessert, sendo formada pela borda inferior do músculo oblíquo interno, a borda externa do músculo reto e o ligamento inguinal.
A última camada muscular se constitui no músculo transverso, cuja aponeurose predomina na região inguinal e irradia-se para compor a bainha do músculo reto abdominal e a fáscia transversal fibrosa. Esta fáscia fibrosa corresponde a parede posterior do trajeto inguinal e é representada por uma lâmina fina e larga de tecido conjuntivo paralela e sobreposta à fáscia celulosa, que reveste o músculo reto. O trato íleo-púbico é formado por uma condensação da aponeurose do músculo transverso, originando-se na espinha ilíaca antero superior para se inserir no tubérculo púbico. Consequentemente, segue em paralelo ao ligamento inguinal e tem importância cirúrgica, pois na sua porção caudal, lateralmente aos vasos femorais, localizam-se o ramo femoral do nervo gênito-femoral e o nervo cutâneo lateral da coxa.
Essas camadas em conjunto formam o assoalho, o teto e as paredes do canal inguinal..
- FIGURA . Estruturas que delimitam o canal inguinal. (Imagem retirada do Sabiston)

O peritônio parietal que reveste a face posterior da parede abdominal anterolateral. Na região inguinal, esse tecido apresenta algumas pregas e depressões em virtude da existência de algumas estruturas relacionadas: a artéria epigástrica inferior; o ligamento umbilical medial (remanescente da artéria umbilical obliterada); e o ligamento umbilical médio (remanescente do úraco obliterado) os quais formam, respectivamente, as pregas umbilicais laterais, mediais e a prega umbilical mediana. As depressões são relativas às pregas mencionadas, logo teremos: a fosseta inguinal lateral, lateralmente à artéria epigástrica inferior; a fosseta inguinal média, entre o ligamento umbilical medial e a artéria epigástrica inferior; e a fosseta vesicopública, entre os ligamentos umbilicais médio e medial.

Sabe-se que as hérnias inguinais são conceituadas em um abaulamento do conteúdo abdominal pela região inguinal e são classificadas como diretas, indiretas ou mistas. A hérnia inguinal indireta, em homens, ocorre por protrusão do conteúdo abdominal através do canal inguinal interno. Nas mulheres, a hérnia passa junto ao ligamento redondo, ou seja, a hérnia inguinal indireta ocorre lateralmente aos vasos epigástricos inferiores, fora do triangulo de Hesselbach. Já a hérnia direta, menos comum, se caracteriza pelo abaulamento medialmente aos vasos epigástricos inferiores, ou seja, dentro do triângulo de Hesselbach. Essa área não tem proteção muscular, com isso, tem uma maior fragilidade.
O examinador coloca a ponta do dedo sobre o canal inguinal, através da invaginação pela parte superior do escroto. Uma protuberância movendo-se de lateral para medial do canal inguinal sugere uma hérnia indireta. Se a protuberância progredir de profunda para superficial, pensa-se em uma hérnia direta. Outra forma de palpar a hérnia inguinal direta, é com a face palmar do dedo indicador e/ou médio sobre o triângulo de Hasselbach e pede para o paciente realizar a manobra de Valsalva, ou seja, pedir para o paciente tossir. Se houver a hérnia, é palpado uma protrusão contra a polpa do dedo.
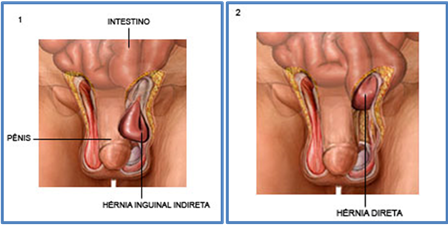
Figura : 1. Hérnia inguinal indireta, passagem da alça intestinal pelo anel herniário. 2. Hérnia direta, protrusão direta da parede abdominal (triângulo de Hesselbach)
A borda espessa da aponeurose do músculo oblíquo externo (MOE) vai da crista ilíaca até o tubérculo púbico formando o ligamento inguinal (ou de poupart). Existe uma fenda na aponeurose através da qual projeta-se o funículo espermático, chamado de anel inguinal externo.
Funículo espermático é formado por: músculo cremaster, ducto deferente, ramo genital do nervo gênito femoral, plexo venoso pampiniforme, conduto peritôneo vaginal obliterado.
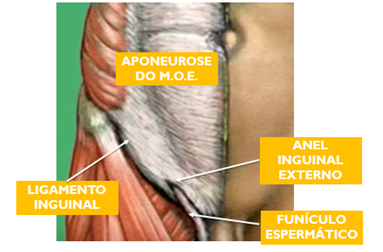

A fáscia transversalis localiza-se posteriormente ao músculo oblíquo interno e músculo transverso. Não recobre nenhum músculo, abaixo da fáscia transversalis temos a gordura pre peritoneal. Ao aumentar a pressão intra-abdominal o oblíquo interno e o transverso deslizam a recobrem a fáscia transversalis, impedindo que o conteúdo peritoneal projete-se para o canal inguinal.

PAREDE POSTERIOR DO CANAL INGUINAL
Na embriogênese o testículo é intra-abdominal e precisa migrar para a bolsa escrotal. Atrás da parede posterior da parede inguinal, ele passa pelo anel inguinal interno e desce o canal inguinal criando um túnel de peritônio que forma o conduto peritôneo vaginal. Depois que o testículo alcança a bolsa escrotal, o conduto peritôneo vaginal fica obliterado para evitar uma comunicação da cavidade peritoneal com o canal inguinal.
HÉRNIA INGUINAL INDIRETA (mais frequentes): são formadas quando o conduto peritôneo vaginal e não se torna uma estrutura obliterada completamente, por isso, quando é feito algum esforço abdominal, estruturas intra-abdominais se passam pelo anel inguinal interno e descem o canal inguinal.
TRIÂNGULO DE HESSELBACH: área na fáscia transversalis ainda mais vulnerável a ser projetada pelas estruturas peritoneais. Essa área é formada pelos vasos epigástricos inferiores, projeção posterior do lig. Inguinal e pela borda lateral do reto abdominal.

HÉRNIA INGUINAL DIRETA: quando estruturas abdominais empurram a fáscia transversalis na região do triângulo de Hesselbach e cai no canal inguinal.
CANAL FEMORAL: onde ocorrem as hérnias femorais
Quando o saco herniário
estiver localizado lateral aos vasos epigástricos, tem-se uma hérnia inguinal
indireta, se for localizado medial aos vasos epigástricos, tem-se uma hérnia
direta.
Quando o saco herniário estiver localizado lateralmente aos vasos epigástrios, tem-se uma hérnia inguinal INDIRETA, se for localizado medialmente, tem-se uma hérnia inguinal DIRETA.
Diagnóstico
HÉRNIA INDIRETA: Protuberância movendo-se de lateral para medial no canal inguinal (já que o saco herniário está descendo o trajeto inguinal, porque está dentro do conduto peritôneo vaginal).
HÉRNIA DIRETA: Progressão de profunda para superficial através do assoalho inguinal (significa que o saco herniário está vindo da parede posterior, está sendo empurrada de dentro para fora).
DIAGNÓSTICO DIFERENCIAL
Lipoma
Cisto sebáceo
Hematoma
Neoplasia metastática
Testículo ectópico
Torção testicular
Hérnia estrangulada: Ao exame local, encontramos a tumoração distendida, dura, com a pele quente, rubra e tensa. Qualquer manobra tentando reduzir o conteúdo provoca fortes dores. Não conseguimos introduzir o dedo no anel inguinal, pois o paciente acusa dores e o conteúdo enche todo o saco herniário. A ausculta do abdome revela desaparecimento dos ruídos intestinais.
causas
Congênitas
Testículos próximos rins que são retroperitoneais e no 6 e 7º mês descem e trazem fundo de saco peritoneal ( conduto peritoneo-vaginal), 9º mês no escroto
1º ano de vida o conduto peritoneo vaginal oblitera desde o o anel interno ate próximo o testículo. Parte do peritoneo do testículo chama túnica vaginal, Quando persistentes se formam hidroceles,
Na mulher o período embrionário pelo conduto de Mück
Nas externas (indiretas) 90% congênitas e 10% de esforço ao contrario das internas (diretas) chamadas de hérnias de esforço
-clinica
Durante esforço aparece abaulamento, reduzível ou não , acompanhado de dor, náuseas e vômitos
- diferenciação
Gânglios inguinais enfartados, cistos, aneurisma femoral, tumores benignos (lipomas, fibromas, neurinomas), hidroceles, tumores testiculares e epidídimo
-complicação
Encarceramento alças de epiploo presas na parede do saco sem pertubação circulatória ou de transito
Estranguladas após encarceramento , anel estreito, edema e piora da circulação, abscesso ou peritonite
- sintomas
Dores violentas na região inguinal, irradiadas para o abdome, náuseas, vômitos, febre, sudorese, fraqueza, hematuria e etc
Pode ocorrer perfuração e sepsis
Diferencial da orquiepididimite agudas, adenites agudas e hidroceles
-recidivas
Esforço maior, infecção, técnica inadequada, alteração colágeno/elastase, profissão, maior incidência homens (81%) x mulheres (18%) e 90% das recidivas são maiores acima de 30 anos
Tratamento
A abordagem cirúrgica representa a única opção de tratamento definitivo com resultados excelentes, mínima morbidade e rápida recuperação. Mesmo em pacientes com sintomas mínimos, a tendência é indicar o tratamento cirúrgico o mais precoce possível , para evitar o aparecimento de encarceramento ou estrangulamento , situações em que a morbidade aumenta.
As técnicas cirúrgicas de Lichtenstein, Plug e Patch e Kugel são utilizados como reparos de malha sem tensão para evitar recorrência. Nos casos de infecção, em que há contraindicação do uso de malha, pode-se utilizar reparos de Shouldice, Bassini ou McVay.
Utilização de Laparoscopia e Robotica tornaram o método de mais rápida recuperação, menos dor e baixas recidivas
Quando pensamos na cirurgia laparoscópica transabdominal para reparo de hérnias inguinais, estamos lidando com uma anatomia posterior , normalmente não vista nas técnicas abertas. Por conta disso, o aprendizado da técnica laparoscópica costuma ser desafiador até mesmo para cirurgiões experientes. Nesse sentido, FURTADO et al (2019) menciona uma nova esquematização para facilitar a compreensão da anatomia inguinal sob a ótica da videolaparoscopia, a qual se baseia na identificação de um “Y” invertido e do trato íleo-púbico (paralelo e posterior ao ligamento inguinal), que irão dividir a região inguinal em cinco triângulos, como será detalhado a seguir.
O “Y” invertido e os cinco triângulos
Os vasos epigástricos inferiores, o ducto deferente e os vasos espermáticos posicionam-se na região inguinal formando um “Y” invertido. Na fotografia abaixo , uma linha azul horizontal demarca o trajeto do ligamento inguinal ou o trato íleo-público. Os vasos epigástricos foram marcados em vermelho, como a “perna” do Y, a linha branca indica o ducto deferente e constitui o “braço” medial do Y, e, por fim, a linha azul clara sinaliza os vasos espermáticos, o “braço” lateral do Y.
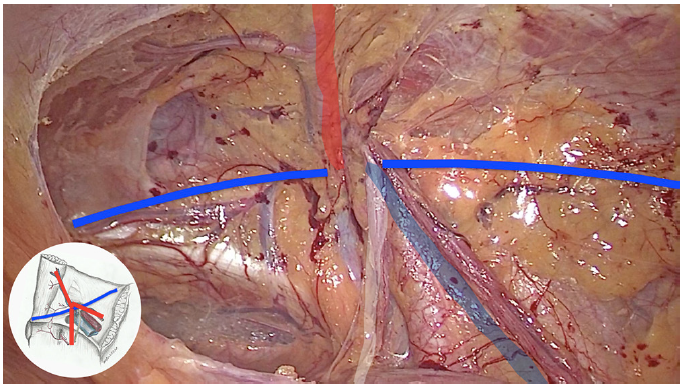
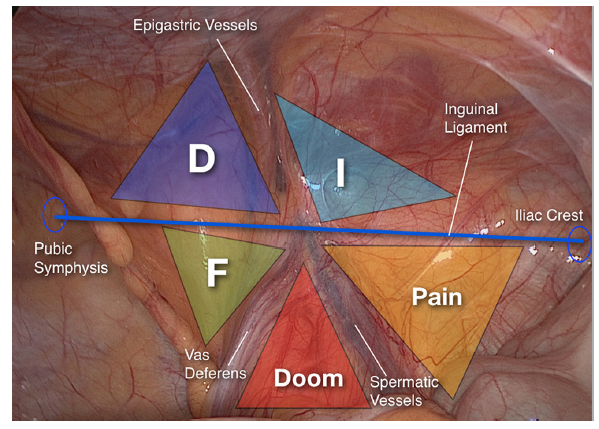
A partir do encontro das estruturas que formam o Y invertido com ligamento inguinal podemos demarcar cinco triângulos importantes: das hérnias diretas (D); da Dor (P), do Desastre (Doom); das hérnias femorais (F) e das hérnias indiretas (I) (Figura 6).
FIGURA . Os cinco triângulos formados pelo ligamento inguinal ou o trato íleo-púbico e o “Y” invertido. (Imagem retirada de Furtado et al, 2019)

Começando com os dois triângulos suprainguinais (ou seja, dispostos acima do ligamento inguinal), teremos os vasos epigástricos como divisores das duas regiões. Na porção medial aos vasos epigástricos, delimitado também pela porção medial do ligamento inguinal e pela borda lateral do músculo reto, temos o famoso triângulo de Hasselbach. No artigo, os autores optaram pela denominação “Triângulo das hérnias diretas”, uma vez que se trata de uma região de fragilidade típica da fáscia transversal, propensa a formação deste tipo de hérnia inguinal. Já na porção lateral dos vasos epigástricos, formando um ângulo com o segmento lateral do ligamento inguinal, temos o “Triângulo das hérnias indiretas”. Essa região abarca a inserção do anel inguinal profundo, onde ocorre a formação das hérnias inguinais indiretas.
Na região infrainguinal, encontraremos três triângulos, segmentados pelo ducto deferente e pelos vasos espermáticos. A porção medial ao ducto deferente e inferior à porção medial do ligamento inguinal representa o “Triângulo das hérnias femorais”. Assim como para os triângulos anteriores, a região indica o local de maior ocorrência desse tipo de hérnia, isso porque abriga o óstio de saída da veia femoral. Na porção central, entre o ducto deferente e os vasos espermáticos encontramos o “Triângulo do Desastre”, assim nomeado por conta da passagem dos vasos ilíacos externos logo abaixo. Por fim, delimitado apenas pelos vasos espermáticos e pela porção lateral do ligamento inguinal (trato íleo-público) temos o “Triângulo da Dor”. Esse triângulo é assim chamado pois indica o local de passagem do nervo cutâneo lateral da coxa, do ramo femoral do nervo genitofemoral e do nervo femoral. Vale ressaltar que estudos recentes feitos em cadáveres demonstraram que esses ramos podem estar presentes em até 2cm acima do trato ílio-público, exigindo uma nova demarcação do triângulo.
Na imagem abaixo observamos a demarcação dos cinco triângulos em uma videolaparoscopia.
Figura Os cinco triângulos visto por uma laparoscopia. (Imagem retirada de Furtado et al, 2019)
A técnica laparoscópica para correção de hérnias inguinais
O reparo laparoscópico das hérnias inguinais demanda a dissecção do peritônio parietal, que deve ser feita a partir do ligamento umbilical medial na altura da linha arqueada do músculo transverso até a espinha ilíaca anterosuperior lateralmente e o músculo psoas posteriormente. (Figura 4). O tecido adiposo do espaço pré-peritoneal (entre a fáscia transversal e o peritônio parietal) deve ser mantido no assoalho inguinal, como uma espécie de proteção à manipulação e ao dano das estruturas nervosas. No sentido medial, a dissecção deve se estender até o espaço pré-vesical (ou de Retzius), com uma margem de 1 a 2cm inferior e lateral ao ligamento pectíneo e à sínfise púbica.
Quando o defeito na parede se localiza no triângulo de Hasselbach, teremos uma hérnia direta, resultante da fraqueza da fáscia transversal. O conteúdo do saco herniário é, em geral, composto por gordura pré-peritoneal e deve ser tracionado e retirado do orifício da hérnia. Essa porção da fáscia que estava herniada pode ser tracionada e fixada no ligamento pectíneo ou no músculo reto abdominal a fim de minimizar a criação de um espaço morto e de seromas.
A dissecção se estende sobre o ducto deferente e os vasos espermáticos, exigindo delicadeza do cirurgião, pois, como já vimos, entre essas estruturas se localiza o Triângulo do Desastre, região que dá passagem às artérias e veias ilíacas externas. No caso de hérnias indiretas, o saco herniário se localiza lateralmente às artérias epigástricas próximo à região de encontro das estruturas do funículo espermático. Por conta disso, é necessária uma dissecção cuidadosa do peritônio sobre essas estruturas seguida de tração do conteúdo herniário para fora do anel inguinal profundo. Nas mulheres, o ligamento redondo do útero está aderido ao peritônio, tornando sua dissecção dispendiosa. Assim, os cirurgiões costumam optar pela seção dessa estrutura na região de entrada no anel inguinal profundo.
A dissecção está completa quando as estruturas do “Y” invertido, o iliopsoas, o púbis e o ligamento pectíneo podem ser visualizados. Assim, uma malha (i.e. tela) pode ser disposta em toda região inguinal, com uma margem de 1 a 2cm abaixo do púbis e 3 a 4cm do anel inguinal profundo. A fixação deve ser cuidadosa, evitando as estruturas ósseas, o trajeto dos vasos epigástricos e os triângulos do desastre e da dor. Por último, o peritônio parietal dissecado é rebatido sobre a tela e suturado para evitar o contato da malha com as estruturas envolvidas pelo peritônio visceral.
A malha funciona como uma camada extra sintética de parede abdominal, fornecendo reforço mecânico à região enfraquecida e, desta forma, contribui para prevenir o surgimento de novas hérnias.
HÉRNIAS FEMORAIS (Crurais)
Epidemiologia
As hérnias femorais são infrequentes, respondendo por apenas 5% a 7% das hérnias inguinais, sendo mais freqüentes em mulheres obesas acima dos 45 anos. São definidas como protrusões através do canal femoral, estrutura inelástica, localizada inferiormente ao ligamento inguinal. Esta “rigidez” do canal femoral é responsável pelo maior risco de estrangulamento que as hérnias femorais apresentam quando comparadas às hérnias inguinais. Se faz através do anel crural (atrás fascia ileopectinea e na frente da fascia lata). Ocorre na parte medial do espaço vascular (anel crural interno)
Importante anatomia do ligamento de Poupart , musculos psoas, ilíaco, nervo femoral, artéria e veia femoral, tecido conjuntivo frouxo e gânglio de Cloquet
Difíceis de diagnosticar pela anatomia
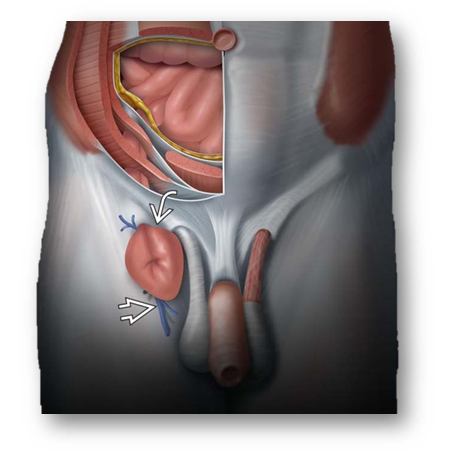
Anatomia
Canal femoral é limitado superiormente pelo trato ileopubico,, inferiormente pelo ligamento de cooper, lateralmente pela veia femoral e medialmente pela junção do trato ileopubico e do ligamento de cooper (ligamento lacunar).
Uma hernia femoral produz uma massa ou protuberancia abaixo do ligamento inguinal.
-ocorrência
32% mulheres x 2% em homens sendo 5 a 7% das hérnias
Unilaterais sendo maiores a D
Recidivas são maiores
Aumentam com a idade
-etiologia
Sempre adquiridas
-sintomas
Dor no local ou irradiação para todo o abdome
-diferenciação
Lipomas, adenites, tumores benignos, aneurisma femoral
Tratamento
A hérnia femoral pode ser reparada usando-se o reparo do ligamento de cooper, com abordagem pre-peritoneal ou laparoscópica.
Elementos essenciais do reparo da hérnia femoral incluem dissecção e redução do saco herniário e obliteração do defeito do canal femoral ou por aproximação do trato iliopúbico ao ligamento de cooper ou por colocação de prótese de malha.
Existe uma alta incidência de estrangulamento, portanto todas as hérnias femorais devem ser reparadas.
Técnicas laparoscópicas e robóticas são muito bem indicadas para essa região com baixas recidivas, menos dores e mais rápida recuperação
Umbelical
Epidemiologia e características
Em crianças são congênitas e muito comuns. Se fecham espontaneamente na maioria dos casos por volta dos 2 anos de idade. Aquelas que persistem até 5 anos de idade são com frequência reparadas por operação, embora complicações relacionadas com essas hérnias em crianças sejam incomuns
Infância
-Tipos
Crianças
-congênitas
Diferenciar da embrionária onde ocorre parada do desenvolvimento da parede fetal antes do 3º mês sem peritoneo e o figado ocupa (após já tem peritoneo e a alça vitelinea já entrou no abdome). Elas são raras e vem associadas com a outras deformidades como imperfuração anal, hérnia diafragmáticas , extrofia vesical e etc e tem que ser operados logo
-adquiridas
Ocorre com aumento de pressão por esforços constantes de tosse ou obstipação, desnutridos
Varia de 0,5 a 3 cm e opera com 7 a 12 meses.Se maior que 1 cm , se ocorrer dor ou existir o risco de encarceramento ou estrangulamento, então deve ser considerado tratamento cirúrgico
-sintomas
Sem sintomas importantes e aumenta quando come , chora e etc
Adultos
3ª hérnia mais comum
Mais em mulheres na proporção de 3:1
Ocorre por atrofia musculatura, gestação e obesidade
Complicação com estrangulamento, dores locais se propagam para o resto da abdome com parada de eliminação de gases e fezes
Nos adultos são adquiridas. São mais comuns em mulheres e pacientes com condições que resultam em pressão intra abdominal aumentada como gravidez, obesidade, ascite ou distensão abdominal.
Estrangulamento é incomum, entretanto pode ocorrer em condições de ascite crônica. Hérnias umbilicais assintomáticas pequenas que só são detectáveis no exame, não precisam de reparo.
Tratamento
Pequenos defeitos são fechados primariamente após separação do saco herniário, umbigo e fáscia circundante, regularmente em cirurgias laparotomicas pela facilidade de abordagem pela cicatriz umbelical. Já os defeitos maiores que 3 cm são fechados usando prótese de malha.
As opções para implante de malha incluem um suporte de transposição do defeito, colocação de um calço pre peritoneal de malha reforçado com reparo de sutura, ou colocando o laparoscopicamente.
Epigástricas
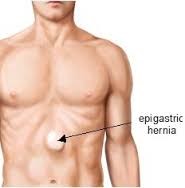
Define-se assim a hérnia epigástrica como aquela que se origina na linha média (do meio) do abdômen, na altura que vai do umbigo até o tórax. Sua origem está relacionada a uma fraqueza na camada firme do meio da parede do abdômen.
A hérnia epigástrica representa menos de 10% de todos os casos de hérnias abdominais, atingindo pessoas principalmente entre 20 e 50 anos de idade, sendo até três vezes mais comum em homens. Ela é facilmente confundida com a umbilical — devido à proximidade que pode haver entre elas —, e diferencia-se apenas pela região do aparecimento, a linha alba, que fica entre o umbigo e o tórax.
Ocorrem na linha xifoumbelical do apêndice xifoide a cicatriz umbilical entre as bordas dos músculos reto abdominais . Na linha Alba (faixa tecido fibrosa -fusão de aponeuroses dos músculos oblíquos externo, interno e transversal) possui pequenos orificios para passagem de ramos nervosos e vasculares destinados a pele
-incidencia rara incidência nas crianças
-etiopatogenia pontos fracos na linha Alba , alargamento de orifícios, diástases de reto em enfraquecimento de parede abdominal, gestação, selenidade, moléstia consuntivas
Os fatores de risco mais comuns para o desenvolvimento da hérnia epigástrica são: tosse persistente, treinamento físico muito intenso, tabagismo, diabetes e uso crônico de medicações que alterem a imunidade, como os corticoides, por exemplo.
Clinica
O paciente normalmente procura o médico após notar algum abaulamento na região mencionada ou por sentir dor no local, o que é mais comum após esforço físico ou prática esportiva. A protuberância ou bola na região pode estar bem visível, não precisando de exames de imagens para confirmar o diagnóstico. Em até 20% dos casos a hérnia epigástrica pode ser múltipla, havendo mais de um orifício ao longo da linha central do abdômen.
Caso a hérnia seja menos evidente, sendo percebida pelo paciente como um incômodo, mas não perceptível ao exame físico pelo médico, pode ser necessário algum exame adicional para concretização do diagnóstico.
O abaulamento pode ser de gordura interna que se expandiu pelo orifício da hérnia ou até mesmo parte do intestino, que adentrou nesse espaço de forma irregular, o que é mais raro. Quando a hérnia epigástrica é de tecido gorduroso, menor é a complexidade do caso, porém quando é formada por parte do intestino torna-se mais complexa e traz mais risco ao paciente.
A maioria é assintomática, podem piorar após as refeições, queimação epigástrica, dor local a pressão, sempre perto do umbigo
O tratamento é cirúrgico
Diastese de reto
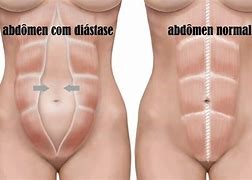
Fraqueza da parede abdominal onde os músculos retos se afastam deixando na linha mediana uma região elíptica que abaúla aos esforços
O músculo reto abdominal é responsável por sustentar a região anterior e cobrir a superfície frontal do abdômen, abrangendo do processo xifoide ao osso púbico. Quando ocorre um esforço demasiado na região abdominal, os músculos se distanciam e a parte que ficou sem sustentação desenvolve a diástase abdominal.
Apesar de ser mais comum em mulheres, a população masculina também pode ser acometida pela condição.
Quais são as causas da diástase abdominal?
Uma das principais causas da diástase abdominal é a gravidez. Durante a gestação, o útero cresce para melhor acomodação do bebê, fazendo com que a parede abdominal seja empurrada. Paralelamente a isso, a alta produção de hormônios no organismo da mulher faz com que o tecido conjuntivo fique relaxado e maleável, facilitando o desenvolvimento da diástase.
Conforme a gravidez avança e o útero cresce, a pressão na região abdominal aumenta e os lados do músculo reto abdominal podem não aguentar e se separar, gerando uma abertura na região do abdômen. Na maioria dos casos, a diástase surge no terceiro mês de gestação.
Existem alguns fatores que podem contribuir para o surgimento da condição no decorrer da gravidez. São eles:
- Sentar-se ou andar com uma postura incorreta;
- Engravidar com um intervalo pequeno da última gravidez;
- Ter gerado um bebê com peso acima da média anteriormente;
- Praticar exercícios físicos pesados de uma maneira inapropriada;
- Estar em uma gravidez com dois ou mais bebês (gestação múltipla);
- Não ter realizado exercícios abdominais antes da gestação, uma vez que essa prática oferece à mulher uma capacidade de extensão abdominal maior.
Nos homens também podem ser acometidos pela diástase abdominal. Isso acontece porque existem outros aspectos que podem desencadear a condição. São exemplos:
- Obesidade;
- Idade acima de 35 anos;
- Levantamento de peso em excesso;
- Perda rápida de peso após o tratamento da obesidade;
- Realização de exercícios abdominais de forma intensa.
O principal sintoma da diástase abdominal é a sensação de espaço na linha média do abdômen, na cicatriz umbilical ou abaixo dessa cicatriz, sendo que este último é mais raro. Esse espaço pode ter uma profundidade que varia de 1 a 3 centímetros.
Outras situações que podem indicar a diástase do músculo da barriga são:
- Flacidez excessiva abaixo da região umbilical após o parto;
- Dor na região lombar, nos membros inferiores (pernas) e nas nádegas;
- Aparecimento do feixe muscular em ambos os lados ao contrair o abdômen;
- Presença de abaulamento em ambos os lados da linha média abdominal ao fazer um esforço — como se agachar ou tossir, por exemplo.
Classificação:
Diástase na região abaixo do umbigo
Neste caso, o paciente identifica um excesso de flacidez abaixo da região umbilical, mostrando que a diástase ocorreu naquela região. Uma das principais complicações decorrentes deste tipo de diástase é a sobrecarga no períneo, região responsável por sustentar os órgãos pélvicos (útero, reto, bexiga, entre outros).
Diástase na região acima do umbigo
A diástase abdominal que aparece acima da região umbilical gera um efeito popularmente chamado de estômago alto. Também é comum o paciente relatar a sensação de estufamento mesmo sem exagerar nas refeições.
Diástase na região central do abdômen
Um dos principais indícios deste tipo de diástase é a sensação de umbigo saltado, independentemente de a grávida ter ou não uma hérnia umbilical. Neste quadro clínico, a diástase é mais profunda e agravada pela postura da paciente durante a gestação.
Diástase com ruptura total
Quando a diástase do músculo da barriga é total, o paciente percebe uma flacidez excessiva na parte baixa da região abdominal. Além de acometer gestantes, a diástase com ruptura total também está associada ao sobrepeso e à obesidade. Isso porque o ganho de peso gera um alongamento intenso da musculatura abdominal.
Diagnostico
Inicialmente, o médico fará um exame físico para ter certeza de que se trata de uma diástase abdominal. Em seguida, a análise é complementada com a realização de alguns exames que permitem ao profissional visualizar a extensão do alargamento do músculo abdominal. São exemplos o ultrassom e a tomografia.
Tratamento
O melhor protocolo médico para tratar a diástase abdominal é estabelecido após a realização de todos os exames e a avaliação do histórico médico individual e familiar do paciente.
A abdominoplastia é a técnica cirúrgica mais utilizada nos tratamentos de diástase. O procedimento consiste em fazer a plicatura dos músculos retos abdominais, ou seja, aproximá-los com pontos para que a condição seja revertida. Pode ser utilizada a cirurgia minimamente invasiva para correção do defeito.
Em casos onde a diástase é muito grande, pode ser necessário utilizar uma tela para que a sustentação da parede abdominal seja restabelecida.
Apesar de não ser possível prevenir a diástase abdominal, existem algumas medidas que podem reduzir as chances de desenvolver o quadro. No caso das mulheres que pretendem engravidar, é indicado realizar exercícios físicos que fortaleçam a região abdominal como a hidroginástica e a caminhada. Quanto às demais mulheres e aos homens vale a pena realizar os exercícios físicos abdominais com parcimônia, respeitando a intensidade e quantidade solicitada pelo educador físico.
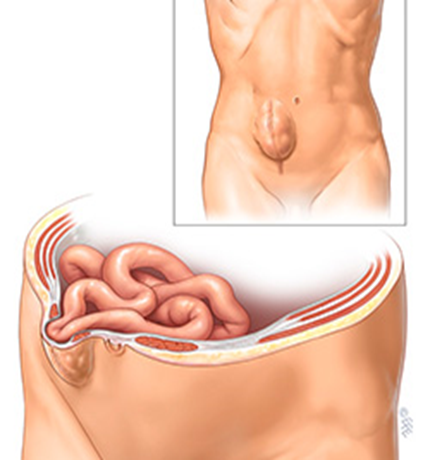
Incisional
Características
As hérnias incisionais podem ser as mais frustrantes e difíceis de tratar. Ocorrem como resultado de tensão excessiva e cicatrização inadequada de uma incisão prévia, que em geral se associa a infecção do local cirúrgico. Aumentam ao longo do tempo, provocando dor, obstrução intestinal, encarceramento e estrangulamento.
Pode ocorrer em 2 a 5% após as cirurgias e na infecção 15 a 30%
Chega a 76% no primeiro ano de pós operatório, sendo mais comum em idosos , emergências e cirurgias laparotomicas
FATORES DE RISCO
Obesidade
DPOC
Tensão excessiva
DM
Idade avançada
Ascite
Desnutrição
Infecção de acesso cirúrgico
Cicatrização inadequada
Tratamento
O reparo cirúrgico das hérnias incisionais pode ser feito quando o defeito é menor que 2 cm e existe tecido circundante viável. Defeitos grandes tem alta taxa de recidiva se fechados primariamente e são reparados com prótese de malha.
Pode ser cirurgia aberta ou minimamente invasiva.
O material da prótese pode ser colocado como um enxerto de remendo para reforçar um reparo de tecido , interposto entre o defeito fascial, em forma de sanduíche entre os panos de tecido ou colocando em uma posição intraperitoneal.
Atipicas
-Lombares
Aparecem:
- triângulo de Petit (anterior músculo obliquo externo, posterior anterior grande dorsal e inferior a crista ilíaca) Podem ser congênitas (raras e bilaterais) ou adquiridas espontâneas ou traumáticas
- triangulo superior de Grynfelt (12ª costela na borda inferior denteado posterior inferior, anterior ao obliquo interno e posterior a borda anterior do músculo supra espinhoso). Raramente bilaterais e espontâneas maiores em idosos (esforço,tosse e obesos), trauma cirúrgico
-obturadora
Protusão vísceras pela raiz da coxa pelo buraco obturado
Mais comum em mulheres na proporção de 6:1, unilateral e maiores que 50 anos
Ocorre devido gravidez, buraco obturador maior em mulheres
Apresentam sintomas intestinais pela compressão obturador em 50% dos casos com sensação dolorosa e dor intensa no trajeto do nervo obturador (face interior da coxa e joelho) quando a perna em semi flexão e abdução
Para fazer o diagnostico tem que fazer toque vaginal e retal
Diferencial com hérnia crural, adenite inguinal, abscesso de psoas , veias varicosas, flebite
-Isquiática
Saída de vísceras abdominais pelo grande ou pequeno buraco isquiático
Mais rara, aparecem entre os 40 e 60 anos e na mesma proporção entre homens e mulheres
Ocorre pela mal formação dos buracos isquiáticos ou adquiridos espontâneos ou traumáticos
Importante examinar região glútea
Diferencial com mixomas , lipomas e abscesso
-perineal
Protusão intra abdominal no períneo através do assoalho pélvico
Podem ser:
-anterior –musculo transverso
-posterior- períneo
Ocorre nos elevadores do anus e coccigeos e podendo herniar reto, uretra, vagina etc
Podem ocorrer por defeitos congenitos , infecção do assoalho pélvico , multiplos partos trabalhosos e com laceração de tecidos
Telas
Tipos
Dupla composição :
-superior micro porosa/laminar para alças intestinais ( celulose,colageno, poliuretano) induzem menor colonização celular, reação inflamatória e aderências com menos de 10 Um8
- inferior macro porosa/reticular para musculatura (polipropileno, poliéster) com mais de 75 Um8 permite migração inflamatória macrofaga, fibroblastos, colágeno, vasos sanguineos
-absorvíveis com colágeno bovino ou suíno, AC poliglicolico, poliglactina e dão reação inflamatória antes da hidrolise
-inabsorviveis com polímeros (polipropileno, poliéster) aumentas celulas inflamatórias e fibrose
-telas de baixo peso molecular
Melhor biocompatibilidade, menor dor e desconforto, baixa reação de corpo estranho, macroporosas com polímeros (polipropileno) com material absorvível (poliglactina ou poliglecaprone), junta gordura ao invés de tecido fibrotico entre areas de granuloma e aumentam elasticidade mas tem mais recidivas




