Técnicas avançadas / Futuro da imagem na oncologia

Por Dr. Nelson de Souza Liboni
Compartilhe:
Técnicas avançadas / futuro da imagem na oncologia
1) Teranóstica aplicada a Oncologia
O câncer é uma das principais causas de morte no mundo civilizado, sendo uma doença difícil de ser tratada, ainda mais após diagnósticos tardios. Os tratamentos mais tradicionais, além de preverem a remoção cirúrgica dos órgãos e tecidos afetados, incluem seções de quimioterapia e radioterapia com o objetivo de provocar destruição de células cancerosas ou o bloqueio do crescimento dessas células com a aplicação de drogas e radiações
Entretanto, existem algumas barreiras que limitam e dificultam os tratamentos do câncer por quimioterapia e radioterapia convencionais. Dentre essas barreiras podemos destacar a não especificidade de ação dos quimioterápicos e das radiações exclusivamente em células com tumores. Essa falta de especificidade faz com que tanto as drogas quanto as radiações utilizadas nessas terapias destruam, também, células saudáveis no organismo dos pacientes, levando a uma série de efeitos colaterais e restringindo as doses que podem ser aplicadas. Além disso, as drogas empregadas em quimioterapia podem ser retidas no organismo, sofrendo degradação e impedindo que as células com tumores recebam a dose necessária para o tratamento.
A Nanomedicina Teranóstica para diagnósticos e tratamentos mais precisos do câncer
Para contornar esses problemas, estão sendo pesquisadas novas abordagens para entrega específica dos agentes químio e radioterápicos nas localizações dos tumores. Uma abordagem bastante promissora tem sido o uso de nanomateriais como veículos de transporte de fármacos e elementos radioativos a estas células com câncer. Os nanomateriais têm escala de tamanho um milhão de vezes menor do que o milímetro. Nessa escala, os materiais podem se acumular seletivamente e espontaneamente em regiões com tumores, evitando acúmulo em tecidos sadios. Os nanomateriais podem ainda ser modificados quimicamente para aumentar a especificidade de ação em células cancerosas e podem, também, encapsular drogas e radioisótopos, servindo como plataformas de entrega controlada desses agentes de tratamento. O estudo dos nanomateriais está vinculado a tecnologias que podem reunir propriedades muito específicas a esses materiais e são chamadas de nanotecnologias.
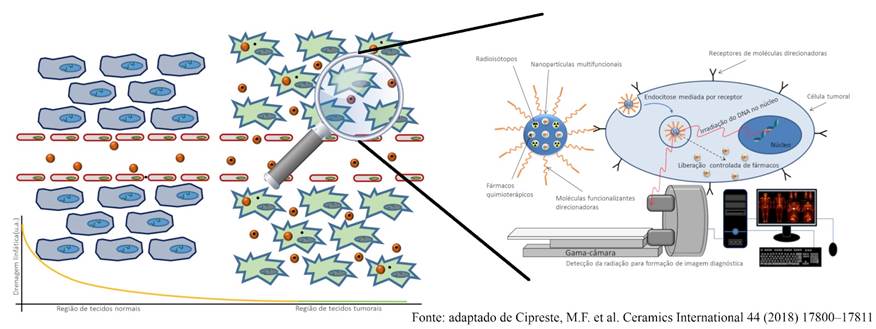 |
Fig.1 - À esquerda, esquema de como a porosidade aumentada dos vasos sanguíneos em regiões tumorais favorece o acúmulo seletivo de nanopartículas; à direita, como as funcionalizações com moléculas específicas podem resultar em um direcionamento ativo com internalização das nanopartículas em células cancerígenas, permitindo tratamento e diagnóstico simultâneos através da combinação multifuncional de fármacos quimioterápicos e radioisótopos. |
Assim, contribuições recentes de pesquisas em nanotecnologia já estão disponibilizando soluções para algumas dessas questões tão complicadas, com o desenvolvimento do que chamamos de nanomedicina. Tais soluções se encontram com a capacidade de superar as barreiras celulares e fisiológicas por meio da manipulação das diversas propriedades das nanopartículas.
Contudo, mesmo nesse nível nanométrico de superação de barreiras fisiológicas, alguns desafios ainda permanecem em relação à certeza da entrega dessas drogas nas células cancerosas, bem como a possibilidade do acompanhamento do sistema de entrega em tempo real e controle efetivo sobre a liberação desejada das drogas e elementos radioativos, depois que são transportados para o local de tratamento.
Isto reforça o quanto uma doença complexa como o câncer requer abordagens inteligentes, nas quais o diagnóstico e as terapias sejam integradas e aconteçam “ao mesmo tempo”, em uma abordagem chamada de teranóstica.
O teranóstico envolve a integração de nanociências que unem aplicações diagnósticas e terapêuticas para formar um único agente (chamado radiofármaco ou terapia com radioligante). Isso permite o diagnóstico, a administração de medicamentos e o monitoramento da resposta ao tratamento em um mesmo momento
Inovador, esse conceito usa materiais radioativos para obter informações sobre tumores ao mesmo tempo em que carrega medicamentos capazes de tratá-los
Utilizada há anos para o diagnóstico do câncer, a medicina nuclear envolve o uso de substâncias radioativas, os chamados radiofármacos, que se dirigem exclusivamente às lesões, onde emissões gama fornecem ao oncologista informações sobre localização, forma e fisiologia do tumor. Agora, um novo conceito está deixando os cientistas entusiasmados: a teranóstica, que transforma esses mesmos radiofármacos, simultaneamente, em ferramenta para diagnóstico e também tratamento.
O conceito de aliar o diagnóstico ao tratamento já existe há décadas na medicina nuclear mas começaram a surgir novos radiofármacos – como o lutécio e o actínio – que levaram a resultados surpreendentes no tratamento de pacientes com câncer de próstata que já haviam passado, sem sucesso, por todo tipo de terapia convencional.
Os dados começam a amadurecer e estamos vendo que as respostas são boas e a toxicidade é muito baixa. Essa técnica não apenas se limita a visualizar onde está a doença, mas também permite que um marcador carregue um medicamento que ataca o tumor.
O tratamento com os novos radiofármacos para câncer de próstata já é utilizado em países da Europa. Ela não funciona para todos os pacientes mas essas descobertas levaram a uma nova maneira de enxergar o tratamento e abriram uma oportunidade para outros medicamentos para diferentes tumores e que os resultados obtidos na Europa têm sido excelentes, mas que ainda será preciso fazer estudos mais amplos.
A teranóstica não é só para o câncer de próstata, mas também para outros tipos de tumores. Em tese, tudo o que utilizamos como diagnóstico e que encontre bem a lesão, sem interferir com o resto do organismo, tem chance de se transformar em terapia.”
Essa conquista se deve principalmente ao desenvolvimento de novas moléculas que permitem a criação de novos radiofármacos empregados na TERANÓSTICA. Esse termo é um neologismo, ou seja, a junção de duas palavras, terapia e diagnóstico. O fundamento da TERANÓSTICA se baseia na utilização de uma mesma molécula tanto para o diagnóstico, como para a terapia de um determinado tipo de tumor, mudando-se apenas o tipo de radioisótopo utilizado. Um exemplo dessa grande inovação da ciência médica são os ligantes do receptor PSMA (Antígeno de Membrana Específico da Próstata).
A expressão do receptor PSMA é diretamente proporcional à malignidade do câncer de próstata. Assim, a molécula PSMA torna-se interessante para obtenção de diagnóstico e terapia, ambos específicos e sensíveis, para o câncer de próstata.
Atualmente no Brasil, já estão disponíveis no mercado, ligantes do receptor PSMA para diagnóstico e terapia, são eles respectivamente PSMA - Gama e PSMA - Lutécio, sendo eles empregados nos procedimentos de diagnóstico e terapia do setor de medicina nuclear
Outro exemplo de radiofármaco que também é utilizado para TERANÓSTICA há mais tempo na medicina nuclear brasileira é o Iodo-131 para diagnóstico e tratamento do câncer da tireoide. Esse radioisótopo é um emissor tanto de radiação gama, empregada para diagnóstico por imagem, quanto radiação beta negativo, utilizada para tratamento do tumor na tireoide. Assim, com a utilização desse radiofármaco são alcançados resultados de grande impacto positivo na melhoria da qualidade de vida do paciente.
Trata-se, assim, de uma plataforma de tratamento que combina o teste de diagnóstico com uma terapia específica e que, baseada nos resultados do teste, é um passo significativo para a medicina personalizada, com o uso de materiais nanotecnológicos e suas aplicações. Desta forma, os nanomateriais teranósticos podem ser entendidos como sistemas integrados multifuncionais que podem diagnosticar doenças e aplicar terapias em alvos específicos e, ao mesmo tempo, monitorar a resposta a esta terapia.
Por tudo isso, a eficácia de uma formulação em nanomedicina é considerada superior à dos fármacos tradicionais, dada por sua acumulação seletiva em locais afetados pelo câncer e pela diminuição de danos aos tecidos saudáveis, resultando em uma entrega controlada dos agentes de tratamento e proporcionando maior eficácia das terapias devido à redução da toxicidade nas intervenções químio e radioterápicas.
Além de possibilitar uma nova abordagem no tratamento do câncer, os nanomateriais podem ser modificados com alguns elementos que permitem suas aplicações em técnicas de diagnóstico por imagem por meio dos métodos da ressonância magnética (RM) e medicina nuclear. Nesse processo, fármacos e agentes de imagem podem ser combinados em uma única plataforma que torna possível o estudo de como esses sistemas se distribuem no organismo.
Os estudos da nanomedicina teranóstica no Centro de Desenvolvimento da Tecnologia Nuclear (CDTN) têm a contribuição decisiva do grupo de pesquisa do Laboratório de Materiais Nanoestruturados para Bioaplicações (LMNB).
Trabalhos mostram as nanopartículas de hidroxiapatita (HA) marcadas com gadolínio (HA-Gd), como portadores de radioatividade, foram consideradas promissoras e capazes de atuar no diagnóstico do câncer por meio de múltiplas técnicas de radiodiagnóstico como a cintilografia e os sistemas de imagem por ressonância magnética, de forma concomitante ao tratamento. Ness caso as nanopartículas de HA marcadas com gadolínio foram sintetizadas com o objetivo de serem usadas como sistema teranóstico para câncer ósseo, os osteossarcomas.
Nestes estudos, as nanopartículas de HA-Gd foram sintetizadas, funcionalizadas com ácido fólico (AF) e caracterizadas por diversas técnicas que permitiram investigar as propriedades físico-química, morfológica e estrutural desse nanomaterial, além das propriedades magnéticas. Além disso, o fósforo e o gadolínio na amostra HA-Gd foram ativados por meio da técnica de captura de nêutrons, no reator nuclear TRIGA do CDTN, produzindo os radioisótopos fósforo-32 (32P) e gadolínio-159 (159Gd).
Os resultados destes estudos indicam que íons Gd+3 são incorporados na rede cristalina da hidroxiapatita pelo processo de substituição nas nanopartículas, apresentando grande estabilidade na interação HA-Gd. O gadolínio fornece propriedades paramagnéticas para as nanopartículas de HA, permitindo o uso desse material no diagnóstico do câncer por ressonância magnética (RM), e os radioisótopos 32P e 159Gd podem ser ativados dentro da matriz de HA, permitindo o uso desse material também no diagnóstico por cintilografia e na terapia devido às emissões de radiação beta do fósforo-32. Além disso, a funcionalização com ácido fólico permite o direcionamento ativo dessas nanopartículas para locais com câncer ósseo.
Pelas conclusões da pesquisa, a produção bem sucedida de AF/HA(159Gd-32P) torna este material um agente promissor para atuar como um sistema teranóstico, para diagnóstico e tratamento mais precisos do câncer.
2) Terapia de Ablação Térmica dirigida por exame de imagem
O uso de métodos de imagem para guiar intervenções tem permitido ampliar a gama de procedimentos minimamente invasivos no tratamento de câncer, dentro de um novo campo da Medicina conhecido como Oncologia Intervencionista.
Ablação tumoral minimamente invasiva usa base térmica ou química tecnologias para induzir celular morte dentro do alvo focal tumor, idealmente incluindo uma margem ablativa adicional de 0,5-1,0 cm de parênquima de aparência normal, enquanto limita os danos a grandes quantidades de tecido normal.
A radiologia intervencionista é uma área de atuação médica que apresentou significativo crescimento nas últimas décadas. O desenvolvimento tecnológico, aliado a maior experiência dos seus profissionais e a interação com especialidades médicas como a oncologia, proporcionaram importante inserção dentro do arsenal terapêutico nas doenças oncológicas. Nesse contexto estão inseridas as terapias ablativas térmicas como radiofrequência, crioablação e micro-ondas, que consistem em meios de tratamento minimamente invasivos por meio de inserção de agulhas específicas ou antenas guiadas por imagem, com o intuito de tratar lesões focais
A Ablação Térmica Percutânea dos tumores é um destes exemplos. Esta modalidade terapêutica vem sendo aplicada e amplamente estudada desde o início da década de 90, mostrando resultados bastante promissores, especialmente para o tratamento de tumores do fígado, rins, pulmões e ossos.
Tecnologias ablativas que estão em desenvolvimento tem o potencial para melhorar as terapias atuais, melhorando o tratamento de tecido tumoral perivascular e reduzindo lesões relacionadas ao calor (ou seja, eletroporação irreversível) ou tornando os procedimentos ablativos uniformes menos invasivo (ou seja, de alta intensidade ultrassom focalizado).
Combinando ablação de tumor com terapias adjuvantes, como quimioterapia ou radioterapia, tem o potencial para aumentar o tamanho da zona de ablação e melhorar completude geral do tratamento
No fígado essa técnica é utilizada em pacientes com tumores pequenos, sem indicação de cirurgia, por outros problemas de saúde ou por alterações na função hepática. Esses tratamentos são às vezes utilizados para tratar a doença em pacientes que estão aguardando transplante hepático.
A ablação é mais utilizada para tumores até de 3 cm de diâmetro. Para tumores maiores (3 a 5 cm de diâmetro) pode ser utilizada junto com a embolização.
No caso de tumores hepáticos, a ablação desempenha um importante papel como ponte para quem espera um transplante e é portador de um hepatocarcinoma ( tumor primário do fígado). No Brasil, como na maioria dos países, pacientes com uma lesão maior do que cinco centímetros ou com mais de três lesões com até três centímetros tornam-se inelegíveis ao transplante ( Critérios de Milão). Nesses casos, a ablação percutânea torna-se uma opção de tratamento, contribuindo para reduzir o tamanho dos tumores ou evitar que cresçam e excedam os critérios excludentes.
As indicações dos procedimentos ablativos são bastante amplas dentro do cenário oncológico, no entanto seu emprego deve ser amparado por ampla discussão multidisciplinar entre todos os especialistas envolvidos no tratamento do câncer: oncologistas, cirurgiões, radioterapeutas e radiologistas intervencionistas.
Indicada para outros tumores nos rins, pulmões e ossos, tanto primários como secundários (provenientes de outros órgãos), a ablação se apresenta como uma alternativa nos casos em que a cirurgia convencional não pode ser realizada ou é recusada pelo paciente.
A menor invasividade permite que o procedimento seja repetido, caso necessário, em situações como recidivas ( surgimento de novas lesões) ou tumores residuais. Também é indicado para redução de tumores muito grandes, a fim de viabilizar uma remoção cirúrgica posterior. Pode, inclusive, ser combinado a outros procedimentos como radioterapia e quimioterapia.
Além disso, há estudos em andamento que devem permitir, num futuro próximo, estender o procedimento a alguns tipos de tumores de mama e de próstata..
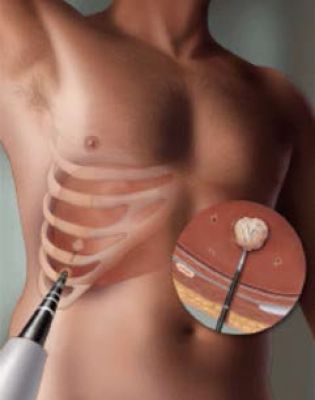
É feita através da aplicação precisa de energia geradora de calor (radioablação) ou de frio (crioablação) no interior da lesão, evitando que tecidos saudáveis adjacentes sejam afetados.
Com apoio de recursos de imagem como Ultrassonografia, Tomografia Computadorizada, Ressonância Magnética e PET-CT, o médico ( Radiologista Intervencionista) introduz um delgado instrumento pontiagudo (probe) através da pele e o direciona ao interior da lesão.
Na radioablação, o probe (espécie de agulhas eletrônicas) é acoplado a um gerador que emite pulsos de radiofrequência, produzindo calor local em torno de 80°C, suficiente para induzir a necrose das células neoplásicas.
Na crioablação, o probe gera no interior da lesão uma bola de gelo a baixíssimas temperaturas ( da ordem de -140oC), que por meio de ciclos sucessivos de congelamento e descongelamento, promove a destruição das células tumorais.
A escolha do tipo de ablação depende da natureza e localização do tumor, sempre visando ao máximo de eficácia no procedimento. Os dois tipos são adotados no tratamento de neoplasias de pulmões e rins. Já os tumores de fígado apresentam excelente resposta à radioablação. Para tumores ósseos indicam-se as técnicas ablativas no controle local da doença e para o tratamento de dor no caso de metástases. Os procedimentos podem ainda ser realizados durante um ato operatório, acrescentando recursos adicionais à cirurgia oncológica.
Minimamente invasiva, a ablação percutânea é um procedimento com baixas taxas de complicações (2% a 3%). Na maioria dos casos, não requer internações prolongadas, nem anestesias profundas, e é bem tolerada pelos pacientes, que podem retornar às suas atividades rotineiras em pouco tempo - em alguns casos, até no dia seguinte. Cerca de 40% dos pacientes apresentam reações passageiras, como febre baixa, desconforto, fadiga e prostração, que costumam durar de dois a três dias após o procedimento e são facilmente controladas com medicações.
No caso da tecnologia da Radiofrequência, a modalidade mais empregada em nosso meio, que é uma corrente elétrica alternada, oriunda de um gerador conectado ao probe, essa promove agitação iônica das moléculas de água na lesão, gerando calor friccional, que destrói as células tumorais (princípio físico semelhante à ação de um micro-ondas doméstico).
As vantagens do método são o tempo de permanência hospitalar reduzido (muitos dos tratamentos são efetuados de forma ambulatorial ou durante curtas internações, de um a dois dias) e a ausência de incisões cirúrgicas.
Vale ressaltar que estes procedimentos podem ser repetidos em eventual recidiva local ou com o surgimento de novas lesões, constituindo uma vantagem às práticas cirúrgicas convencionais.
O efeito desejado é sempre o controle local da doença, com mínimo dano aos tecidos saudáveis vizinhos. Estes procedimentos minimamente invasivos podem ser realizados dentro do próprio setor da Radiologia, em áreas dedicadas à prática de modalidades intervencionistas, sob anestesia geral ou sedação.
As óbvias vantagens do método são o tempo de permanência hospitalar reduzido (muitos dos tratamentos são efetuados de forma ambulatorial ou durante curtas internações, de um a dois dias) e a ausência de incisões cirúrgicas. Este método terapêutico foi introduzido, inicialmente, “ àqueles pacientes que não se mostravam aptos a procedimentos cirúrgicos de maior porte ou complexidade, especialmente ao paciente com múltiplas comorbidades clínicas. Entretanto, evidências vêm mostrando que, em determinados grupos de pacientes, os resultados das terapias ablativas são comparáveis aos resultados dos tratamentos mais convencionais.
É fundamental uma adequada seleção dos pacientes para a indicação do tratamento. Lesões muito grandes (em geral, maiores que 5 a 7cm) podem não ter resultados muito expressivos, ou em localizações desfavoráveis, que podem, inclusive, contraindicar o procedimento.
Adotada nos principais centros mundiais desde a década de 90, a ablação percutânea de tumores é uma técnica com alto potencial de desenvolvimento. Outras formas de produção de energia para a ablação, como laser , micro-ondas, ultrassom focado de alta intensidade (HIFU) e eletroporação definitiva, estão em crescente desenvolvimento e poderão em breve somar-se às possibilidades hoje oferecidas.
Tipos :
- Ablação por radiofrequência (RF).
Esse procedimento utiliza ondas de rádio de alta energia para o tratamento. Uma sonda é inserida na pele até o tumor guiada por ultrassom ou tomografia computadorizada. Uma corrente de alta frequência é então passada através dessa sonda, aquecendo o tumor e destruindo as células cancerígenas. Esse método de tratamento é comum para tumores pequenos.
O mais estudado por ser usado em terapias combinadas. A corrente elétrica oscila entre eletrodos através dos canais de ions presentes na maioria dos tecidos biológicos.. As áreas centrais com alta corrente elétrica são queimados com eficiência e áreas periféricas por condução. Ocorre desidratação e vaporização. Pode usar injeções salinas para aumentar a corrente elétrica
Pode ser monopolar ou bipolar
“A extensão da necrose de coagulação induzida em uma determinada lesão é igual à energia depositada, modificada por interações locais do tecido, menos a perda de calor antes de induzir dano térmico ”.

- Ablação hipertérmica
A ablação térmica de tumores focais usa aquecimento de alta temperatura do tecido (> 50 ° C) aplicadores circundantes colocados no centro de um tumor . Mecanismos homeostáticos celulares podem acomodar ligeiros aumentos de temperatura (até a 40 ° C). Embora maior suscetibilidade a danos por outros mecanismos é visto em temperaturas hipertérmicas entre 42 ° e 45 ° C, função celular e crescimento do tumor continua mesmo após exposição prolongada. Lesão celular irreversível ocorre quando as células são aquecidas a 46 ° C para 60 minutos, e ocorre mais rapidamente conforme a temperatura sobe .
- ablação por micro-ondas
Nessa técnica, microondas são usadas para aquecer e destruir o tecido anormal.
O termo microondas descreve a energia eletromagnética na faixa de 300 GHz; no entanto, por questões práticas e motivos regulatórios, ablação por micro-ondas os dispositivos são normalmente operados em qualquer 915 MHz ou 2,45 GHz. O aquecimento de microondas é produzido como resultado do dielétrico
Quando eletromagnético a energia é aplicada ao tecido, algumas das energia é usada para forçar moléculas com um momento dipolo intrínseco (por exemplo, água) para realinhar continuamente com o aplicado campo. Esta rotação de moléculas representa um aumento na energia cinética e, portanto, uma elevação nas temperaturas locais do tecido. Como tal, energia de micro-ondas demonstrou várias vantagens para ablação de tecido . Microondas penetrm prontamente através de materiais biológicos, incluindo aqueles com baixa eletricidade condutividade, como pulmão, osso e tecido desidratado ou carbonizado. Conseqüentemente, a energia do micro-ondas pode ser aplicada continuamente para produzir
As temperaturas são mais altas (>150 ° C), que melhora a eficácia da ablação, aumentando condução térmica para o ambiente tecido . As microondas também aquecem o tecido com mais eficiência do que a energia de RF. Microondas não requerem bases de aterramento, e várias antenas podem ser operadas simultaneamente . A superposição de microondas pode até ser explorado para aumentar o desempenho .
Atualmente, apenas um sistema (Evident; Valleylab) foi aprovado pela Food and Drug Admin istration e está sendo ativamente comercializado para ablação percutânea de tumor por microondas nos Estados Unidos. Compreende uma antena dipolo de calibre 13 refrigerada a água acoplado a um gerador de 915 MHz com um potência máxima de saída de 45 W. Outros sistemas estão atualmente em desenvolvimento em todo o mundo e provavelmente verão lançar nos próximos anos
- Ablação a laser
Fontes de laser com energia de luz de comprimento de onda de 600-1000 nm,
podem ser encontrados na maioria dos centros clínicos, mas raramente são usados para ablação de tumor térmica.
Adoção fora de alguns centros na Europa tem sido relativamente fraco em comparação com RF e crioablação, em parte devido à falta de alimentos e
a principal vantagem de usar laser energia é que ela pode ser acoplada através de fibras ópticas, que são compatíveis com imagens de ressonância magnética (RM). Além disso, a falta de metal no cadeia de distribuição de energia e diâmetro pequeno da maioria dos aplicadores efetivamente elimina artefatos de imagem na TC e Imagens MR.
A luz laser é eficiente e precisa fonte de energia para aquecimento de tecidos. Contudo a luz é espalhada e absorvida rapidamente pela maioria dos tecidos do corpo, os lasers têm penetração de energia limitada e criar zonas de ablação menores (1–2 cm de diâmetro)
A luz não penetra através de tecidos carbonizados ou dessecados.
As pontas do difusor são usadas para melhorar os perfis de aquecimento do aplicador e potências mais altas podem compensar a profundidade de penetração reduzida
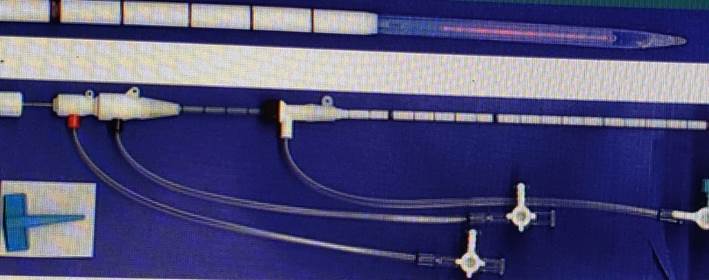
Ablação ultrasonica
Além dos bem conhecidos usos transcutâneos do ultrassom, também é possível elevar a temperatura do tecido por aplicadores de ultrassom intersticial. O aquecimento criado por tais aplicadores pode ser direcional e sendo altamente direcional
O fornecimento de energia dá ao ultrassom intersticial uma capacidade distinta de concentrar o aquecimento máximo em um setor para aumentar o aquecimento local com relativamente alta precisão, e ablações maiores podem ser realizado varrendo a região de aquecimento ativa através do volume alvo.
A diretividade do aplicador também pode ser usado para proteger estruturas críticas durante o aquecimento de tecidos próximos.
ultrassom intersticial para oncologia intervencionista, mas quase nenhuma experiência clínica existe
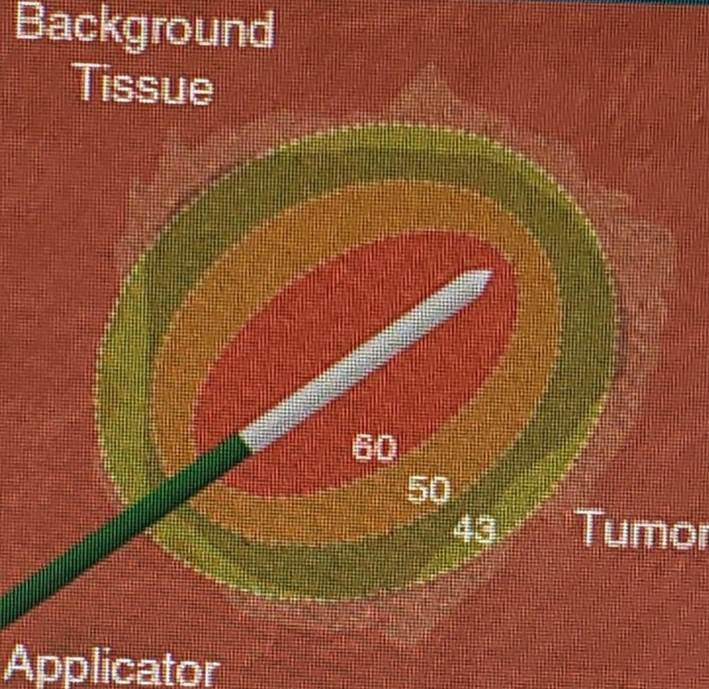
A ablação por micro-ondas é uma terapia ablativa térmica que consiste na produção de um campo eletromagnético por um gerador, que é transmitido por uma antena, que provoca agitação e fricção entre moléculas de água e determina aumento da temperatura tecidual entre 60°C e 150°C, provocando necrose tecidual coagulativa. As vantagens da ablação por micro-ondas, em comparação com a ablação por radiofrequência, são: temperaturas mais elevadas com áreas abladas maiores em menos tempo de tratamento; menor interferência de heat sink; não ser afetada pela alta impedância de determinados tecidos(3,4). Esta modalidade terapêutica tem relatos de uso clínico desde a década de 1990(5,6), com aumento exponencial de seu uso em diferentes sítios, principalmente fígado, pulmão, rim e osso, tendo sido autorizada no Brasil apenas no final de 2018.
Observa se que a terapia ablativa por micro-ondas produz zonas de ablações mais extensas em períodos muito curtos de tempo/tratamento. No pulmão observamos uma área de ablação uniforme, sem interferência da alta impedância pulmonar, mesmo se tratando de uma lesão de pequenas dimensões; já no fígado obtivemos uma área de ablação uniforme e extensa com apenas um acesso, sem necessidade de overlappings.
- Eletroporação irreversível
Eletroporação irreversível percutânea (IRE) é relativamente recente no
campo de ablação de tumor e não é mais comum porque é inerentemente não-humano; nenhum calor é produzido para causar a célula morte. Em vez disso, as células são erradicadas por usando vários microssegundos a milissegundos longos pulsos de corrente elétrica. Os pulsos geram campos elétricos até 3 kV / cm, que causam danos irreversíveis à membrana celular, induzindo assim a apoptose
IRE também limita os danos a mais tecidos colágenos e nervos, que se verificados em testes maiores, irão torná-lo um atraente opção para áreas termicamente sensíveis (por exemplo, próstata, perto de grandes vasos sanguíneos, ou córtex renal) .
Enquanto inicial estudos exigiam voltagem extremamente alta pulsos, um relatório mais recente mostrado que pulsos de baixa tensão podem ser usado quando repetido várias centenas vezes.
Os dispositivos IRE atuais têm notável desvantagens, potencialmente perigosos que podem estimular a contração muscular ou arritmia cardíaca. Essas técnicas requerem anestesia geral e indução paralítica e têm tempos de tratamento
na ordem de segundos, que impedem o monitoramento ou ajuste do tratamento.
Há também um requisito de precisão colocação de várias agulhas para alcançar ablações de tamanho moderado (aproximadamente 3-4 cm) e uma falta de coagulação ao redor os locais de inserção da agulha, que teoricamente podem elevar os riscos de complicações hemorrágicas. A pesquisa em andamento visa minimizar essas complicações.
- Crioablação (Crioterapia). Esse procedimento destrói o tumor por congelamento, utilizando uma sonda de metal fino, que é guiada até o tumor por ultrassom. Em seguida, gases muito frios são inseridos através da sonda para congelar o tumor, destruindo as células cancerígenas.
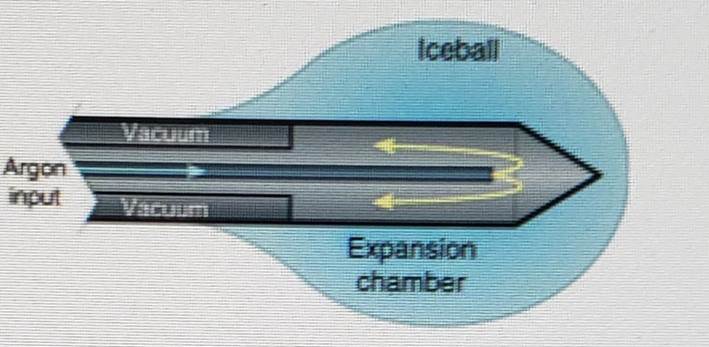 Enquanto os primeiros sistemas de crioterapia eram volumoso e limitado ao uso cirúrgico aberto, sistemas modernos usam mais avançado técnicas de resfriamento que permitem abordagens laparoscópicas e percutâneas em combinação com orientação de imagem.
Enquanto os primeiros sistemas de crioterapia eram volumoso e limitado ao uso cirúrgico aberto, sistemas modernos usam mais avançado técnicas de resfriamento que permitem abordagens laparoscópicas e percutâneas em combinação com orientação de imagem.
Os tumores comuns tratados clinicamente incluem tumores renais primários focais e tratamento paliativo de metástases ósseas .
Avanços recentes em design e construção permitiram o uso de menores criossondas que são mais apropriadas para procedimentos percutâneos (diâmetro menos de 13). No entanto, é importante observar que o tamanho da zona de ab lação se correlaciona com o diâmetro da sonda nesses sistemas; isto é, criossondas com um diâmetro menor, normalmente criam zonas menores de ablação completa. Para exemplo, calibre 13 (diâmetro de 2,4 mm) pode-se esperar que criossondas de um fabricante (En docare, Irvine, Califórnia) produzem zonas de ablação aproximadamente 2,5 cm de diâmetro no fígado normal e tecidos pulmonares, enquanto 15-gauge (1,7 mm
Por este motivo, muitos usuários escolha usar duas ou mais criossondas nas proximidades para garantir cobertura completa do tumor dentro da isoterma letal..
Os sistemas de crioablação atuais usam o Efeito Joule-Thomson para criar um efeito único de ciclos de congelamento e descongelamento. O Joule-Thomson efeito descreve a mudança na temperatura de um gás resultante da expansão ou compressão desse gás. Argônio é um exemplo de um gás que resfria durante a expansão; o hélio aquece. Expansão de gás ocorre em uma pequena câmara dentro do extremidade distal da criossonda para criar o dissipador de calor necessário durante o congelamento ciclos e fonte de calor durante os ciclos de descongelamento
- Ablação Química. Essa técnica é também conhecida como injeção percutânea de etanol. Nesse procedimento, o álcool concentrado é injetado diretamente no tumor para destruir as células cancerígenas.
A administração intratumoral de substâncias quimicamente ablativas, como etanol e ácido acético, foi estudada pelos mais longos períodos de acompanhamento clínico no que se refere ao tratamento de carcinoma hepatocelular .
A ablação química é uma opção atraente em muitas regiões em desenvolvimento do mundo porque é barato e simples, também documentou eficácia semelhante ou maior com instilação intratumoral de ácido acético em comparação com etanol. No entanto, o sucesso das terapias de ablação química em adenocarcinomas mais sólidos
A agulha é usada para injetar etanol no tumor após colocação com orientação ultrassonográfica ou computadorizada para CT.
Ela limitado pela dificuldade relatada na obtenção de difusão uniforme de drogas injetadas por via percutânea em volumes maiores. Como resultado, térmica focal a ablação substituiu a ablação química em muitos casos.
A ablação química é agora mais tipicamente usado como um adjuvante como agente em tumores que são difíceis de tratar com terapias termais, como um único agente no tratamento de tumores subcutâneos menores (por exemplo, localmente recorrente câncer de tireoide), ou no tratamento focal lesões benignas (por exemplo, cistos broncogênicos, cistos do ducto tireoglosso ou endometriose).
A instilação percutânea de etanol é usado principalmente para o tratamento do carcinoma hepatocelular em pacientes com cirrose .. O tratamento da carcinoma hepatocelular primária com injeção de etanol tem sido consideravelmente mais bem-sucedido do que o tratamento de metástases hepáticas pois as características do tumor, incluindo composição do tecido em com natureza fibrosa heterogênea e densa de metástases e uma cápsula ou pseudo cápsula rodeada por fígado cirrótico, que limitam a difusão e aumentam a concentração dentro do alvo .
. Considerando a várias limitações da instilação de etanol, incluindo distribuição pobre e desigual e sucesso limitado em uma ampla gama de tipos de tumor, pesquisadores em vários estudos investigaram o uso de ácido acético como uma alternativa injetável viável nativa ao etanol para casos que requer. Os mecanismos de lesão do tecido são semelhantes para ambos os ácido e etanol , embora resultados de estudos preliminares com animais sugerem que as capacidades de difusão das soluções de ácido acético podem exceder as do etanol, especialmente por meio de tecidos fibrosos .
Características de modulação do tecido
Muitas investigações recentes centraram-se na alteração do tumor subjacente
fisiologia como meio de avançar a ablação térmica. A maioria dos estudos até hoje tem focado nos efeitos das características do tecido no cenário de terapias baseadas em temperatura em geral, tais como perfusão de tecido e condutividade térmica,e características específicas do sistema como condutividade elétrica para baseado em RF ablação.
Perfusão tecidual. - O principal fator que limita a ablação térmica de tumores continua a ser o fluxo sanguíneo do tecido, que atua como um dissipador de calor e reduz o volume de tecido aquecido à temperatura desejada, seja por meio de grandes vasos sanguíneos ou perfusão mediada por capilares. Maior vasos sanguíneos de diâmetro (especialmente aqueles maior que 3 mm de diâmetro) atuam como dissipadores de calor, afastando o calor ou frio da área ablativa têm maiores taxas de permeabilidade, menos lesão endotelial e maior viabilidade de hepatócitos circundantes após a ablação por RF .
Em contraste, o aumento da condutividade térmica, como em lesões císticas, resulta em transmissão de calor rápida (ou seja, dissipação de calor), com potencialmente incompleta e aquecimento heterogêneo do tumor.
Diferente características do tumor e do órgão podem também dificultam a margem ablativa de 1 cm - culto para alcançar . Assim, uma compreensão do tecido e do tumor térmico condutividades podem ser úteis quando tentando prever o resultado da ablação em configurações clínicas variadas (por exemplo, exofítica carcinomas de células renais rodeados por gordura perirrenal, tumores de pulmão circundados parênquima normal aerado ou metástases ósseas circundadas por osso cortical) .
Diferenças na condutividade elétrica entre o tumor e o órgão de fundo circundante podem afetar o tecido aquecimento na margem do tumor. Diversos estudos demonstraram aumentos em aquecimento do tecido na interface tumor-órgão quando o meio circundante é caracterizado por menor condutividade elétrica . Em certas configurações clínicas, como no tratamento de tumores focais no pulmão ou osso, marcado diferenças na condutividade elétrica pode resultar em aquecimento variável no interface tumor-órgão, pode limitar o aquecimento no órgão circundante e pode fazer obter até mesmo um ablativo de 1 cm margem difícil.
Combinando Ablação Percutânea com Outras Terapias
Os investigadores têm procurado melhorar resultados combinando ablação térmica com terapias adjuvantes, como radiação e quimioterapia .
Portanto, os tumores-alvo pode ser conceitualmente dividido em três
zonas: (a) uma área central, predominantemente tratada por ablação térmica, que sofre necrose de coagulação induzida por calor;
(b) uma borda periférica que sofre alterações reversíveis de hipertermia subletal; e (c) tumor circundante ou tecido normal que não é afetado por
ablação, embora ainda exposta a terapias sistêmicas adjuvantes.
Vários estudos demonstraram que a morte do tumor pode ser aumentada por
Combinando terapia térmica de RF com quimioterapia adjuvante ou radiossensibilizadores.
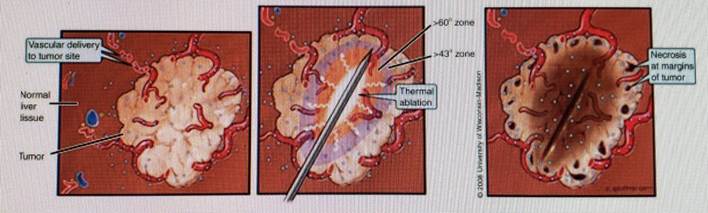
O objetivo desta abordagem combinada é para aumentar a destruição do tumor ocorrendo dentro da considerável zona periférica de temperaturas subletais (ou seja, danos celulares amplamente reversíveis induzidos por elevando a temperatura do tecido para 41 ° - 45 ° C) envolvendo a coagulação induzida por calor. Vantagens adicionais da terapia combinada também podem incluem a criação de uma área mais completa da destruição do tumor preenchendo as lacunas não tratadas dentro da zona de ablação e reduzindo a duração ou curso de terapia (um processo que atualmente leva horas para tratar tumores maiores, com muitos protocolos que requerem sessões repetidas).
___________________________________________________
3) Radiômica
- Radiômica é definida como a conversão de imagens em dados dimensionais mais elevados e a mineração subsequente desses dados para melhor suporte à decisão.
- Radiomica foi iniciado em estudos oncológicos, mas é potencialmente aplicável a todas as doenças.
- A radiômica pode ser realizada com imagens tomográficas de TC, Imagens de RM e estudos PET.
- Os recursos da imagem são extraídos de volumes de interesse, que podem ser tumores inteiros ou subvolumes definidos dentro tumores, conhecidos como habitats.
As informações contidas dentro das imagens radiológicas estão sendo estudadas além da representação gráfica usual como o que esperar de determinada doença, qual tratamento será o mais eficiente e qual foi a resposta do tratamento instaurado. Este questionamentos estão dentro deste novo campo da ciência médica chamado Radiômica.
Radiômica significa extração de dados mensuráveis de imagens radiológicas e sua integração em modelos preditivos multidisciplinares para o gerenciamento de pacientes. Ou seja, usar informações contidas nas imagens para fazer uma análise ampla e complexa para definir quais pacientes devem seguir para um tipo de tratamento específico ou mesmo prever se um doença terá uma evolução favorável ou não. Os dados quantitativos podem ser morfológicos ou extraídos da estrutura imagem. A teoria por trás disso é que a estrutura de uma imagem corresponde à estrutura histológica e genética de um tecido.
Esta nova frente da ciência, a Radiômica, aplica-se, majoritariamente, no campo da oncologia. Os estudos estão avançando nos tumores de mama, próstata, rim, entre outros, no sentido de ser possível predizer com dados reais as chances do tratamento daquela pessoa em específico e até se há a real necessidade de um tratamento em determinados casos. Trata-se da personalização da medicina em um nível cada vez mais efetivo e racional.
Resumo
Os sistemas computadorizados de auxílio diagnóstico vêm sendo desenvolvidos com o objetivo dar suporte ao diagnóstico por imagem e à decisão terapêutica. Com o advento da inteligência artificial, do big data e do aprendizado de máquina, caminhamos para a rápida expansão do uso dessas ferramentas no dia-a-dia dos médicos, tornando cada paciente único, levando a radiologia ao encontro do conceito de abordagem multidisciplinar e medicina de precisão, assim como o impacto do desenvolvimento da inteligência artificial na radiologia e diagnóstico por imagem.
A disciplina de radiologia e diagnóstico por imagem evoluiu sobremaneira nos últimos anos. As imagens radiológicas podem ser extremamente complexas e a análise de exames com centenas de imagens, como a tomografia computadorizada (TC) e a ressonância magnética (RM), é um desafio reconhecido mesmo para especialistas experientes. As dificuldades vêm aumentado nos últimos anos, com o aumento exponencial do número de exames realizados, a subespecialização das disciplinas médicas e a maior acurácia dos métodos, tornando um desafio para o médico radiologista “saber tudo sobre todos exames e regiões”. Além disso, os exames de imagem deixaram de ser somente qualitativos e diagnósticos e passaram a fornecer informações quantitativas e de gravidade de doença, identificando biomarcadores prognósticos e de resposta ao tratamento. Essas mudanças têm se destacado principalmente na oncologia, mostrando que as informações presentes nos exames de imagem são capazes de ir muito além de dizer se uma lesão é benigna ou maligna, podendo inferir o tipo histológico do tumor, o estadiamento, a presença de mutações, a chance de resposta ao tratamento, de recorrência e a sobrevida do paciente.).
PRINCÍPIOS DA ANÁLISE COMPUTADORIZADA DE IMAGENS MÉDICAS
A imagem médica digital é uma função f (x, y) em escala de níveis de cinza particionada em coordenadas espaciais que pode ser representada por uma matriz, cujos índices de linhas e de colunas identificam um ponto de imagem (pixel). O valor de cada pixel na matriz identifica o nível de cinza no ponto (x, y), em uma escala de valores inteiros que representam preto (menor valor), branco (maior valor) e tons de cinza (valores intermediários). Imagens de TC e RM podem ser adquiridas de maneira volumétrica, em forma de um volume de fatias paralelas e uniformemente espaçadas, de maneira que um ponto da imagem representa um voxel, com “altura” igual à espessura de corte. É com essa matriz de valores numéricos representando a imagem que as ferramentas de processamento e análise trabalham.
No final da década de 1990 e início dos anos 2000, ocorreu uma grande revolução tecnológica na área da radiologia com a estruturação de ambientes radiológicos sem filme, totalmente digitalizados e integrados com outros sistemas de informação, dentro de um modelo denominado hospital digital. A base da radiologia sem filme é o sistema de arquivamento e comunicação de imagens (PACS, do inglês picture archiving and communication system), responsável por receber as imagens no padrão de comunicação de imagem digital em medicina (DICOM, do inglês digital imaging and communications in medicine) dos diversos aparelhos de aquisição (radiografia simples, ultrassonografia, TC e RM), deixá-las disponíveis para que especialistas ou outros sistemas computacionais possam acessá-las e ainda armazená-las de maneira organizada em grandes bases de dados. A integração do PACS com os sistemas de informação clínica HIS (do inglês hospital information system) e RIS (do inglês radiology information system) dos hospitais possibilitou também o desenvolvimento de diferentes modelos de auxílio computadorizado ao diagnóstico.
A segmentação é uma das principais etapas no processamento e análise de imagens médicas, muitas vezes representando grandes desafios. Seu principal objetivo é dividir a imagem em partes que tenham correlação com a anatomia normal ou das lesões, ou seja, segmentar é separar anatomicamente tecidos e estruturas. Às vezes, a segmentação pode ser simplificada, utilizando formas definidas (circular, retangular) ou delineadas na imagem representando uma região de interesse (ROI, do inglês region of interest), que não necessariamente abrange todo um tecido, estrutura ou órgão. As técnicas para segmentação de imagens médicas são geralmente baseadas nas propriedades básicas de níveis de cinza, de descontinuidade (bordas) ou similaridade (após definir limiares ou usando algoritmo de crescimento de região. Ainda mais, a segmentação pode ser manual, semiautomática (o usuário interfere em algum momento do processo) ou completamente automática (sem interferência do usuário).
O processo de extração de atributos de uma imagem consiste no cálculo de valores numéricos (descritores) que representem o seu conteúdo visual. Os atributos são obtidos por meio da execução de algoritmos, conhecidos como extratores de características. Esses algoritmos realizam procedimentos quantitativos nas imagens, como, por exemplo, construção de histogramas, classificação de texturas, reconhecimento de formas e contornos, estimativas de área e volume. Após a extração de características a partir desses algoritmos, os valores são armazenados em um vetor de atributos da imagem. Os atributos são basicamente classificados em três grupos principais: cor (níveis de cinza), textura e forma. A extração de atributos de níveis de cinza é a mais utilizada e pode ser realizada diretamente ou por análise do histograma da imagem. O histograma é a descrição da quantidade de níveis de cinza presentes na imagem, e o seu cálculo envolve apenas a contagem de pixels/voxels com as intensidades na escala de cinza. Contudo, utilizar somente descritores de níveis de cinza ou histograma não fornece informações da distribuição espacial do conteúdo de uma imagem, esta podendo ser analisada pelos atributos de textura. Em algumas imagens médicas, regiões que possuem pixels/voxels similares são possíveis de se distinguir por causa das diferentes texturas. Atributos de textura se tornaram particularmente importantes em razão da sua capacidade de refletir os detalhes contidos dentro de uma lesão identificada na imagem médica. Os atributos de forma descrevem a borda da imagem e características geométricas extraídas do objeto segmentado, como contornos, junções, curvas e regiões poligonais. Caracterizar quantitativamente formas de objetos é uma tarefa complicada porque depende da eficiência dos algoritmos de segmentação. As lesões em imagens radiológicas do pulmão, por exemplo, muitas vezes apresentam opacidades ou estruturas adjacentes (por exemplo: vasos, mediastino, o que pode acarretar uma segmentação ruim e, consequentemente, pior caracterização por atributos de forma.
A seleção de atributos relevantes é outra etapa importante, em razão da grande gama de atributos que podem ser extraídos da imagem. Muitas vezes as características podem ser irrelevantes para uma determinada análise, ou os dados podem apresentar redundância, inserindo ruído ou inconsistências ao vetor de atributo. Dessa forma, é necessário realizar uma seleção das características mais relevantes de acordo com a classe de investigação clínica (diagnóstico ou desfecho). Diversos algoritmos foram criados com o objetivo de reduzir a dimensionalidade espacial do vetor, podendo ser classificados em três tipos principais: filtro, wrapper e embarcado. Boa parte dos algoritmos utiliza recurso de aprendizado de máquina e alguns realizam a seleção dos atributos utilizando redes neurais artificiais (RNAs), árvores de decisão e florestas aleatórias.
CLASSIFICAÇÃO DAS IMAGENS, APRENDIZADO DE MÁQUINA E APRENDIZADO PROFUNDO
Classificar a imagem significa, em geral, defini-la dentro de uma categoria pré-estabelecida, como normal versus patológico. Uma das áreas mais estudadas em inteligência artificial e na classificação de imagens médicas é a de aprendizado de máquina (do inglês machine learning). Esta técnica permite a identificação de padrões com base em casos e experimentos anteriores, assim como ocorre com a inteligência humana.
Métodos de aprendizado de máquina têm sido aplicados para classificação de diferentes modalidades de imagens médicas, utilizando uma variedade de atributos, para diversas doenças e ferramentas, como o CAD (do inglês computer aided diagnosis/detection) e a radiômica. A criação de um método de aprendizado de máquina envolve a criação de uma função de treinamento para um conjunto de dados (os vetores de atributos, no caso de classificação de imagens médicas), fazendo-se uso de um mecanismo de inferência lógica. Quando as classes (diagnósticos ou desfechos clínicos) para a decisão final do modelo são pré-estabelecidas, o processo de treinamento é supervisionado. Quando não existe classe definida, o processo é não supervisionado. Neste último caso, o algoritmo visa à formação de agrupamentos de amostras semelhantes (“exames com padrão semelhante”), podendo ou não estar relacionado a uma condição conhecida (por exemplo: uma doença). As RNAs são um dos mais tradicionais métodos de aprendizado de máquina e são bastante utilizadas em tarefas de classificação de imagens médicas. Essas redes neurais foram propostas tendo como referência as estruturas do sistema nervoso central humano , com modelos matemáticos descritos em forma de camadas, sendo cada camada composta por um conjunto de N neurônios. O tipo de RNA mais conhecido é o perceptron de multicamadas (MLP, do inglês multilayer perceptron). Tradicionalmente, a rede tipo MLP possui uma camada de entrada (cujos neurônios correspondem aos atributos da imagem), uma camada de saída (cujos neurônios correspondem às classes/desfechos) e um conjunto de camadas ocultas intermediárias (cujos neurônios correspondem aos pontos de ajuste das funções de ativação).
Uma das áreas de inteligência artificial mais recentes que vem ganhando atenção da comunidade científica é a de aprendizado profundo (do inglês deep learning). Métodos tradicionais de aprendizado de máquina possuem limitações no processamento de dados, principalmente relacionados à necessidade de segmentação e desenvolvimento de extratores de atributos para representar as imagens e servir de entrada para os classificadores. Diante disso, pesquisadores passaram a desenvolver algoritmos que integrassem os processos de extração de atributos e classificação de imagens dentro da própria rede neural. Dessa maneira, na técnica de aprendizado profundo, é minimizada a necessidade de pré-processamento ou segmentação. O método, porém, também apresenta desvantagens, como a necessidade de um conjunto muito grande de imagens (centenas a milhares), maior dependência da qualidade dos exames e dados clínicos e a dificuldade de se identificar a lógica utilizada (black box do processamento). O método de aprendizado profundo que mais ganhou notoriedade em medicina é a rede neural convolucional (RNC, do inglês convolutional neural network). Uma RNC é composta basicamente por três tipos de camadas: a primeira camada (convolucional) detecta e extrai os atributos; a segunda camada (pooling) seleciona e reduz a quantidade de atributos; e a terceira camada (totalmente conectada) serve para integrar todas as características extraídas pelas camadas anteriores, normalmente utilizando uma rede neural do tipo MLP, para realizar a classificação final da imagem, dada pela predição da classe com maior probabilidade.
Outra etapa importante do processo de aprendizado de máquina é a validação e avaliação de performance . Dado um conjunto de imagens, um classificador de aprendizado de máquina deve utilizar no mínimo dois subconjuntos diferentes para realizar o treinamento do algoritmo e a validação do modelo preditivo. Em radiologia, uma estratégia muito utilizada é a validação cruzada. Nela, as amostras são separadas em N subconjuntos, sendo N − 1 para treino e 1 para teste. Outra estratégia, que diminui o risco de sobreajuste do modelo, é baseada em três subconjuntos de amostras: um para treino, um para validação e um con junto independente somente para teste. A avaliação da performance é geralmente baseada no cálculo da acurácia, sensibilidade, especificidade e área sob a curva ROC (do inglês receiver operating characteristic). O valor da AUC (do inglês area under the ROC curve) corresponde à área da região sob a curva ROC, e quanto mais próximo de 1 (escala de 0 a 1), maior a acurácia do método.
Essas ferramentas que utilizam inteligência artificial, aprendizado de máquina e aprendizado profundo podem ser empregadas de diferentes maneiras na análise de imagens médicas. Na área de radiologia e diagnóstico por imagem, elas têm sido aplicadas principalmente no diagnós tico/detecção auxiliado por computador, na recuperação de imagens baseada em conteúdo (CBIR, do inglês content based imaging retrieval) e na radiômica/radiogenômica.
DIAGNÓSTICO/DETECÇÃO AUXILIADO POR COMPUTADOR
Ferramentas de CAD foram inicialmente desenvolvidas para auxiliar na interpretação dos achados radiológicos e na identificação precoce de doenças, especialmente tumores de mama e pulmão. O objetivo do CAD é melhorar a acurácia e consistência do diagnóstico por imagem, mediante o uso da sugestão de resposta (“segunda opinião”) fornecida principalmente por técnicas de processamento de imagens, visão computacional e aprendizado de máquina. Historicamente, os primeiros sistemas CAD surgiram no final da década de 1980 e eram baseados no processamento de filmes radiológicos digitalizados. Eles foram fundamentalmente concebidos para trabalhar como uma segunda leitura do exame em programas de rastreamento populacional de câncer (ajudar a detectar nódulos e microcalcificações em mamografias). Posteriormente, sistemas semelhantes foram utilizados para detectar e classificar nódulos pulmonares em exames de radiografia simples e TC de tórax. Mais recentemente, esses sistemas têm sido utilizados também para auxiliar no diagnóstico de doença de Alzheimer em exames de medicina nuclear. Nesses modelos tradicionais de CAD, a ideia é que a segunda leitura seja feita pelo computador em lugar de um segundo médico radiologista .
Com o desenvolvimento da inteligência artificial e das novas ferramentas de aprendizado de máquina, os sistemas de auxílio diagnóstico se expandiram sobremaneira e passaram a ser utilizados nas mais diferentes tarefas, com todo tipo de imagem médica. Citamos como exemplo o número surpreendente de apresentações (aulas, trabalhos, sessões) no último congresso da Sociedade Americana de Radiologia (RSNA meeting 2018), atualmente o maior congresso da especialidade no mundo em número de participantes e trabalhos. Foram 237 registros de eventos contendo um dos tópicos relacionados: inteligência artificial, aprendizado de máquina ou aprendizado profundo (https://rsna2018.rsna.org/program/index.cfm). Alguns exemplos incluem: detecção automática de nódulos pulmonares, pneumonia, pneumotórax e derrame pleural na radiografia simples de tórax; detecção e quantificação de enfisema, estimativa do risco de malignidade de nódulo pulmonar, chance de invasão local do câncer pulmonar e risco cardiovascular na TC de tórax; análise automática da função cardíaca em RM do coração; e muitos outros. Dessa maneira, as possibilidades de desenvolvimento de ferramentas de auxílio diagnóstico computadorizado tornaram-se quase que ilimitadas.
RECUPERAÇÃO DE IMAGENS BASEADA EM CONTEÚDO
O conceito de CBIR refere-se à busca por imagens cujos conteúdos são similares a um caso de referência utilizando informações derivadas das próprias imagens, representadas por seu conteúdo intrínseco (vetor de atributos), em vez de textos associados (laudos) ou anotações externas. A CBIR tem sido descrita como uma das ferramentas computacionais mais promissoras, pois ela tem potencial de aplicação clínica, no ensino e na pesquisa(). Esta ferramenta pode ser muito útil no ambiente clínico do dia-a-dia, pois pode auxiliar o radiologista na interpretação diagnóstica dos exames, ou aumentar seu grau de confiança, valendo-se de um modelo de decisão baseada em exemplos semelhantes. Atualmente, o mais comum é que o médico, diante de uma dúvida diagnóstica, procure na internet em sítios de busca ou sítios especializados em radiologia, por textos ou casos semelhantes, utilizando palavras-chave ou se valendo de sua suspeita diagnóstica (por exemplo: buscar no Google por “nódulo pulmonar na TC de tórax” ou “hamartoma pulmonar”). A CBIR substitui esse tipo de tarefa de maneira mais eficaz, trazendo ao médico casos semelhantes à imagem para a qual ele busca definição. Assim, enquanto os sistemas CAD executam tarefas de classificação de imagens, fornecendo em geral uma única resposta (tem ou não tem lesão, é benigno ou maligno), os sistemas CBIR executam buscas de imagens médicas por similaridade, fornecendo um conjunto de casos similares a um caso desconhecido indicado pelo médico.
RADIÔMICA E RADIOGENÔMICA
O sufixo -ômica é um termo originado na biologia molecular para descrever a caracterização detalhada de moléculas como o DNA (genômica) e as proteínas (proteômica). A radiômica tem sido descrita como uma extensão do CAD que associa as características quantitativas (atributos) das imagens médicas com dados e desfechos clínicos do paciente, permitindo não somente o diagnóstico, mas também fornecendo informações prognósticas e de resposta terapêutica. Em face dos recentes avanços nas terapias-alvo e imunoterapias, principalmente no tratamento das neoplasias, a necessidade de uma abordagem de análise robusta de imagens médicas se tornou imperativa, e a radiômica tem potencial para prover isto de maneira não invasiva, rápida e de baixo custo. A análise radiômica define um processo de extração massiva de atributos das imagens médicas (dezenas a centenas), de inserção desses atributos em bases de dados com informações clínicas do paciente, que permitam seu compartilhamento e sua análise.
O volume de dados em saúde vem crescendo em um ritmo acelerado nos últimos anos, caracterizando o que alguns autores chamam de “era do big data” da saúde, e esses dados eletrônicos estão disponíveis em volumosas quantidades nos sistemas de informação dos grandes hospitais e centros de saúde.
Diante da grande quantidade de atributos e das inúmeras possibilidades de processamento, alguns autores passaram a desenvolver e sugerir o uso de uma assinatura radiômica, em que são escolhidos os atributos mais significativos, de diferentes categorias, analisados e testados com protocolos acurados e algoritmos reprodutíveis.
Já há na literatura médica muitos trabalhos usando a radiômica em diferentes tipos de exames de imagem para estudo de diferentes doenças, a maioria aplicada à oncologia, como, por exemplo, no estudo das neoplasias de pulmão e rim em imagens de TC e PET/TC, neoplasias de próstata, mama, glioma cerebral e carcinoma hepatocelular em imagens de RM.
Quando o foco da radiômica é o estudo da correlação entre os padrões radiológicos e genômicos (conjunto de genes), o processo passa a receber o nome de radiogenômica. Estudos têm demonstrado que atributos das imagens médicas e padrões de expressão e mutações genéticas possuem associações significativas, mostrando que a análise radiogenômica pode demonstrar diferentes mecanismos biológicos por meio de dispositivos matemáticos e computacionais, possibilitando a decodificação de fenótipos das doenças por meio de métodos não invasivos. A radiogenômica vem também sendo empregada em estudos que analisam a heterogeneidade intratumoral, que é a presença de múltiplas sub-regiões teciduais e genéticas em um mesmo tumor, relacionada à recidiva da doença e à resistência terapêutica. A radiogenômica é capaz de quantificar a complexidade espacial do tumor e identificar essas sub-regiões fenotípicas/genotípicas.
CONCLUSÃO
A radiologia vem passando por importantes atualizações com a revolução tecnológica que acontece no mundo: primeiro, com a digitalização dos ambientes radiológicos; depois, com a evolução das técnicas de visão computacional e inteligência artificial no desenvolvimento de sistemas de auxílio diagnóstico; e mais recentemente, com o amadurecimento dos modelos computacionais de suporte a decisões clínicas e predição prognóstica.
Os principais conceitos relacionados à análise computadorizada das imagens, incluindo aspectos de inteligência artificial aplicada à medicina de precisão.são ferramentas mudarão jeito de trabalhar dos médicos radiologistas e demais especialistas que trabalham com exames de imagem, e provavelmente, em um futuro muito próximo, mudar a perspectiva de trabalho de todos os envolvidos na área da saúde. Entretanto, é temerosa a afirmação de que o médico radiologista e demais especialistas sejam completamente substituídos pelo computador. Talvez, tarefas e exames simples (por exemplo: avaliação de escoliose ou idade óssea na radiografia simples) possam até ser completamente realizados e interpretados pela máquina, porém, o papel do médico na verificação/validação do resultado, correlação clinicoepidemiológica e decisão terapêutica não deverá ser ameaçado. Além, claro, das questões éticas e legais relacionadas à responsabilidade sobre o exame médico.
A inteligência artificial certamente vai ajudar a “baixar a pilha” de exames, reduzir o tempo de ação nos casos urgentes, agilizar a interpretação e emissão dos relatórios, aumentar o grau de confiança nos diagnósticos, tornar mais objetiva e reprodutível a análise das imagens, oferecer informações prognósticas de maneira mais fidedigna, auxiliar no ensino e aprendizado da imaginologia, e, por fim, inserir definitivamente a radiologia no conceito de medicina de precisão e avaliação multidisciplinar do paciente. Na prática, imagina-se que a primeira mudança será que os médicos radiologistas de hoje, que em sua maioria trabalham utilizando uma estação de trabalho com duas telas de computador (uma com a ferramenta de visualização das imagens, outra com o sistema para emissão do relatório e acesso aos dados clínicos e radiológicos), provavelmente passarão a trabalhar com três telas, e na terceira estará disponível a análise da inteligência artificial. Mais importante que temer, é preciso que o médico radiologista se prepare, aprenda e se adapte, pois as mudanças são inevitáveis.




